Пяточная шпора
Пяточная шпора или подошвенный фасциит — воспалительное заболевание, при котором поражаются подошвенные сухожилия, мышцы и связки в области пятки. Патологический процесс приводит к образованию характерных костных наростов в этой зоне — остеофитов. Они травмируют мягкие ткани, вызывая боль и дискомфорт в стопе, что особенно ощутимо при ходьбе. При игнорировании нарушения возможно развитие серьезных осложнений, вплоть до невозможности ходить.
Патологии в большей степени подвержены люди среднего и старшего возраста 40–45+ лет. При этом женщины сталкиваются с плантарным фасциитом в два раза чаще мужчин, что обусловлено особенностями их гормонального фона, обмена веществ и гардероба — ношение обуви на высоких каблуках повышает риски.
При этом пяточная шпора может встречаться и у детей. Это связано с их высокой двигательной активностью и тем, что подошвенная фасция у них еще недостаточно развита. Помочь ребенку с такой патологией проще — как правило, лечение приносит быстрые и заметные результаты за счет хорошей регенерации тканей. В дальнейшем будет достаточно поддерживать результат, например всегда покупать ребенку обувь с ортопедическими стельками.
Что поможет заподозрить это дегенеративно-воспалительное заболевание? Можно ли от него вылечиться? Какие меры профилактики пяточной шпоры существуют? Расскажем подробнее о данной патологии.
Почему появляется шпора на пяточной кости
Подошвенная фасция — плотная соединительная ткань между пяточным бугром и пальцами стопы. Ее роль — амортизировать и обеспечивать подвижность без боли и дискомфорта. Хроническая перегрузка, повторяющиеся микротравмы, вызванные теми или иными факторами, приводят к образованию остеофитов это становится невозможным — появляются неприятные ощущения, которые имеют тенденцию к усилению.
Причины появления остеофитов пяточной кости разные. В числе основных:
- образ жизни (избыточные и регулярные нагрузки на стопу при стоячей работе, хожение по твердому полу и занятия спортом без правильной обуви, которая смягчает «удары»);
- физиологические особенности, например плоскостопие или высокий подъем;
- возрастные изменения костной ткани и гормонального фона, из-за которых снижается эластичность подошвенного сухожилия;
- травмы фасции;
- нарушение обмена веществ и избыточный вес, который повышает нагрузку на нижние конечности в целом;
- наличие некоторых хронических заболеваний, нарушающих кровообращение и вызывающих воспаление (артрит, сахарный диабет, подагра);
- неудобная обувь (слишком тесная, на плоской подошве без супинатора или на высоких каблуках, не фиксирующая ноги: шлепанцы и сланцы).
Все это приводит к хроникализации воспаления, из-за чего в тканях накапливается кальций — он становится основой костных наростов.
Какой бывает пяточная шпора
Плантарный фасциит классифицируют по локализации патологического процесса, стадии заболевания и другим признакам:
- Пяточная шпора бывает первичной, например образованной из-за плоскостопия или ношения неудобной обуви, и вторичной, вызванной различными заболеваниями.
- По характеру течения патология может быть острой, хронической, когда периоды покоя сменяются приступами болевого синдрома, и бессимптомной (как правило, это начальная стадия с невыраженным костным выростом).
- По стадии. На начальном этапе фасциита происходит повреждение в месте прикрепления сухожилий к кости — симптомы не беспокоят или боль смазанная. На поздней стадии воспаление усиливается, образуется массивная шпора, которая сдавливает окружающие ткани и провоцирует постоянный дискомфорт.
- Пяточная шпора бывает односторонней и двусторонней (на обеих стопах).
Как проявляется плантарный фасциит
Симптомы пяточной шпоры узнаваемые. Данное заболевание почти всегда дает о себе знать и лишь на самых начальных стадиях, когда костный нарост еще не сформировался, может не проявляться. Как только образуются остеофиты, появляется болевой синдром. Вырост сдавливает и травмирует окружающие ткани — отсюда и боль. Чаще она возникает при ходьбе, вставании на цыпочки, спуске по лестнице. Ее описывают по-разному, как жгучую или колющую (ощущение, что в пятку что-то впилось). Как правило, боль в стопе более выражена в первые 15–20 минут активность, по мере ходьбы наблюдается ее уменьшение.
Однако со временем заболевание прогрессирует и дискомфорт в пятке становится постоянным — невозможно долго стоять, ходить, разгибать стопу. При пальпации пятка болезненная, но визуальных проявлений пяточной шпоры нет. В редких случаях наблюдаются отек и покраснение кожных покровов в зоне локализации нароста.
Интенсивность боли во многом определяется индивидуальными особенностями и степенью вовлечения в патологический процесс окружающих тканей. Бывает, что массивные шпоры вызывают лишь легкий дискомфорт, а небольшие выросты буквально ограничивают подвижность и формируют стойкий болевой синдром.
Звоните
Наши специалисты проконсультируют Вас!
Как диагностируют пяточную шпору
Диагностика пяточной шпоры начинается с осмотра и консультации врача. Он оценивает подвижность и состояние стопы, выявляет болезненные зоны при пальпации пяточной области. Характерным признаком, который говорит в пользу плантарного фасциита, является боль при разгибании большого пальца, когда происходит натяжение подошвенной фасции.
Пациенты с подозрением на пяточную шпору направляются на инструментальные и лабораторные исследования, которые помогут подтвердить диагноз. Что может входить в обследование:
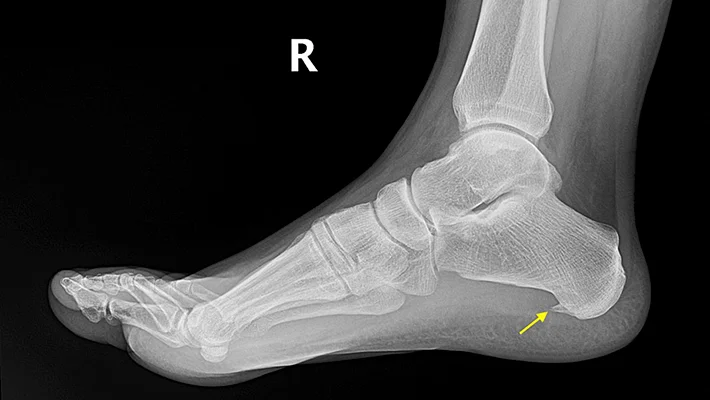
- Рентген. На снимках при таком диагнозе будет заметно шиповидное образование на пяточной кости.
- УЗИ. Его назначают, чтобы оценить состояние мягких тканей, подошвенных сухожилий, степень их вовлеченности в патологический процесс. Кроме того, ультразвуковое сканирование помогает контролировать динамику в период лечения пяточной шпоры.
- Лабораторные анализы помогают выявить системные патологии, которые могут наблюдаться у больных с фасциитом, например ревматоидный артрит.
- МРТ. Данное исследование проводится для комплексной оценки состояния подошвенного апоневроза, сухожилий и т.д.
Диагностика при пяточной шпоре носит и дифференцирующий характер — необходимо исключить другие заболевания, которые могут вызывать боль в пяточной области. Так, схожую симптоматику имеют такие патологии, как перелом пятки, подагрический приступ, тяжелый ушиб, ахиллобурсит (воспаление в бурсе рядом с ахилловым сухожилием).
К какому врачу обратиться
Диагностикой и лечением пяточной шпоры занимаются хирурги, травматологи, ревматологи, ортопеды. С болями в пяточной области можно обратиться к терапевту (если нет понимания, к какому доктору записаться). Терапевт — врач общей практики. Он назначит первичные обследования, поможет купировать выраженный болевой синдром и даст направление к профильному специалисту.
Кроме того, больному может понадобиться и помощь смежных специалистов, если будет установлено, что заболевание имеет вторичную форму и связано, например, с нарушением обмена веществ, сахарным диабетом и т.д. Пациенты с фасциитом могут параллельно наблюдаться у гастроэнтеролога, эндокринолога и других докторов.
Последствия и осложнения плантарного фасциита
Отсутствие лечения при плантарном фасциите чревато осложнениями. Выраженный болевой синдром, изменение походки, ухудшение качества жизни — лишь некоторые из них.
Правильная работа стопы — не только про красивую походку. От этого зависит работа всего опорно-двигательного аппарата. Остеофиты в пяточной области заставляют человека приспосабливаться и ставить при ходьбе ногу не так как обычно, потому что как обычно больно.
Из-за этого:
- нарушается осанка;
- развивается плоскостопие;
- разрушаются мягкие ткани, окружающие пяточную кость;
- появляется боль в шее, спине, коленях.
Понятно, что такие последствия возникают не сразу, но если пяточную шпору не лечить, со временем они развиваются у всех.
Что включает лечение пяточной шпоры
Лечение пяточной шпоры, как правило, консервативное. Назначить его может только врач. Недопустимо самолечение, народные методы. Как правило, они не дают положительного эффекта, и заболевание продолжает прогрессировать.
Терапия при данной патологии пяточной кости может включать:
- Прием лекарственных препаратов. Подбираются нестероидные противовоспалительные средства, которые убирают воспаление и уменьшают выраженность болевого синдрома. Также прописываются гели, кремы и мази, которые наносятся непосредственно на пяточную область. При интенсивном воспалении могут быть назначены инъекции лекарственным препаратом в зону поражения.
Физиотерапия. Этот метод лечения способствует уменьшению воспаления и боли, помогает восстановить двигательную функцию стопы. Например, может быть назначена ударно-волновая терапия, при которой на пяточную кость воздействуют акустические волны — они разрушают отложения кальция, нормализуют обмен веществ и кровообращение.
Также назначаются лазерная терапия для ускорения регенерации тканей и магнитотерапия, которая снимает воспаление подошвенного апоневроза и снижает степень отечности в поврежденной области.
Электрофорез усиливает эффект терапии и особенно актуален при хроникализации заболевания.
- Массаж. Данный метод помогает нормализовать кровообращение и уменьшить болевой синдром.
- Лечебная физкультура. Необходимо укреплять мышцы стопы, что обеспечивает правильную механику движений, и не пренебрегать растяжкой, которая помогает убрать зажимы в стопе и нормализовать кровообращение. Это способствует уменьшению боли и воспаления.
Фасциит, пяточная шпора — сложное дегенеративно-воспалительное заболевание, результат длительного патологического процесса, поэтому лечение при таком нарушении довольно длительное — занимает до полугода.
Хирургические методы лечения шпоры на пяточной кости
Операции, при которых остеофит удаляется вместе с частью фасции, проводятся крайне редко, поскольку после такого вмешательства нарушается анатомия стопы.
При наличии показаний используются современные методы лечения, например радиоволновой, когда остеофит буквально «выжигается», точечно, таким образом, чтобы соседние ткани остались неповрежденными.
После хирургического лечения ношение обуви с ортопедическими стельками в течение 2–3 месяцев является обязательным.
Реабилитация после терапии
После терапии фасциита, пяточной шпоры, нужно закрепить результаты и не допустить рецидива. Большую роль в этом играет лечебная физкультура. Необходимо регулярно заниматься по программе, составленной врачом, — выполнять упражнение на растяжку и укрепление мышц стопы.
Восстановление ускоряют физиотерапевтические процедуры, например ударно-волновая терапия, поэтому они также могут быть назначены на период реабилитации.
Кроме того, необходимо восстанавливать биомеханику ходьбы, нарушенную из-за постоянной боли. Человек буквально учится ходить правильно, ставить стопу, не оберегая поврежденную область.
Программа реабилитации рассчитана примерно на 4–6 месяцев.
Прогноз и профилактика
Болевой синдром при фасциите удается снять достаточно быстро, однако о полном выздоровлении можно говорить только через несколько месяцев. Несмотря на это, прогноз по заболеванию благоприятный. При соблюдении предписаний врача, грамотно подобранных лекарственных препаратах и терапии в целом человек полностью восстанавливает функции стопы и избавляется от боли.
Только в запущенных случаях бывает трудно добиться полного восстановления. Обычно заболевание приобретает хроническую форму — болевой синдром возвращается время от времени.
Кроме того, после успешного лечения возможно и повторное появление пяточной шпоры, поэтому нужна профилактика:
- Следить за своей активностью. Человеку, перенесшему плантарный фасциит, не рекомендуется долго стоять, много бегать. Нельзя заниматься спортом без обуви.
- Контролировать обмен веществ, не допускать прибавку в весе, питаться сбалансировано. Рацион должен быть богат витаминами и микроэлементами.
- Своевременно лечить плоскостопие — это один из факторов риска.
- Проходить регулярные профилактические осмотры, что особенно актуально для пациентов с системными заболеваниями, например с ревматоидным артритом или подагрой.
Очень важно правильно выбирать обувь. Она должна быть по размеру, с ортопедическими стельками, хорошо фиксировать стопу и распределять нагрузку. Кроме того, можно использовать подпяточники — мягкие силиконовые подкладки под пяточную кость, которые смягчают удары и минимизируют риски плантарного фасциита и его рецидива.
Процедуры для болезни "Пяточная шпора"
Введите ваши данные. Наши специалисты свяжутся с вами и бесплатно проконсультируют по волнующим вас вопросам.


