Васкулит
Васкулит — обобщенное название разных по локализации и форме заболеваний, объединяющим признаком которых является поражение сосудов различного калибра — они воспаляются и могут некротизироваться. В основе этой патологии лежат аутоиммунные процессы, когда иммунитет неадекватно реагирует на собственные клетки и ткани — вырабатывает особые антитела для борьбы с ними.
Патологией может быть охвачен один орган и система, например почки или ЦНС. Но чаще встречаются системные васкулиты, когда в воспалительный процесс оказываются втянуты несколько органов и систем.
Васкулит постепенно разрушает сосудистые стенки, из-за чего ткани пораженных органов перестают получать достаточно кислорода и развивается их некроз. Если человек игнорирует свое состояние, то васкулит может приводить к очень серьезным последствиям, в числе которых — потеря слуха и зрения, почечная недостаточность, гангрена и т.д. Более того, васкулит — угрожающее жизни заболевание.
В статье расскажем об этой болезни, ее признаках, методах лечения и профилактики.
Причины васкулита
Васкулит вызывает сбой иммунной системы. До конца неизвестно, что его провоцирует, но выявлены факторы риска, которые могут выступать, как спусковой крючок.
В частности, воспалительный процесс при васкулите может развиваться в ответ на попадание в организм инфекции-возбудителя. Установлено, что системный васкулит развивается на фоне стрептококковой и стафилококковой инфекции, вирусного гепатита, а также гельминтозов.
Кроме того, к числу факторов риска по васкулиту относят:
- Бесконтрольный прием лекарственных препаратов. В частности, до 20% васкулитов мелких сосудов — это результат длительного клинически неоправданного употребления медикаментов при самолечении: антибиотиков, витаминов, анальгетиков и т.д.
- Наследственная предрасположенность. Если близкие родственники сталкивались с этим недугом, то риски по нему выше.
- Некоторые заболевания. Известно, что вероятность васкулита повышается при ревматоидном артрите, красной волчанке и других системных заболеваний соединительной ткани, а также аллергии. Кроме того, воспалительное поражение сосудов может развиться в результате онкологического заболевания. Как правило, васкулитом сопровождаются медленно прогрессирующие опухоли. Патология сосудов в этом случае может быть вызвана как самим онкологическим заболеванием, так и противораковыми препаратами.
Как часто встречается васкулит
Аутоиммунные заболевания (ревматоидный артрит, тиреоидит, красная волчанка и другие) очень распространены. По некоторым данным, каждый десятый человек имеет то или иное нарушение, связанное со сбоем иммунитета. Среди таких патологий васкулит — не самая встречающаяся болезнь: выявляется не больше 14 случаев на 100 тысяч человек. И в этом заключается определенная сложность — нет точного понимания механизмов и причин данной болезни, васкулит довольно сложно диагностируется и часто сопровождается перекрестными синдромами. Так, на фоне поражения сосудов может развиться перикардит или пневмония, симптомы которых будут превалировать и затруднять диагностику васкулита.
Мужчины и женщины подвержены этой патологии примерно одинаково, хотя, по некоторым данным, первые болеют чаще и у них выше риски по системному васкулиту.
Зачастую болезнь обнаруживается у детей-дошкольников и пожилых людей после 55 лет.
Самыми распространенными формами этой патологии являются:
- Геморрагический васкулит или болезнь Шенлейна-Геноха с поражением артериол, венул и капилляров. Патология носит аутоиммунный характер — развивается из-за отложения иммунных комплексов на сосудистых стенках.
- Гигантоклеточный артериит. Это воспаление крупных артерий и сосудов среднего калибра, которое повышает риск образования тромбов и ухудшает кровоснабжение тканей.
О формах и разновидностях васкулита
Васкулиты — это большая группа патологий, которые классифицируются по разным признакам, в том числе:
- Форма. Васкулит может быть первичным — самостоятельным, и вторичным — он развивается на фоне уже существующего заболевания в формате осложнения. Первичные системные васкулиты — это хронический недуг с волнообразным течением, когда довольно продолжительные ремиссии сменяются обострением. Вторичные же формы часто кратковременные, хорошо поддаются лечению.
- Тип пораженных сосудов: крупные, средние или мелкие. В частности, при гранулематозе с полиангиитом поражаются мелкие сосуды — артериолы, венулы и капилляры дыхательных путей, среднего уха, кожи. Кроме того, гранулематоз с полиангиитом может быть генерализованным и затрагивать буквально все органы и системы. Эту разновидность относят к АНЦА-ассоциированным васкулитам, которые часто вызывают некроз стенок сосудов.
При узелковом полиартериите страдают сосуды среднего калибра. Также встречаются формы недуга, например гигантоклеточные артериит, ориентированные на аорту и ее ветви. А при болезни Бехчета поражаются любые сосуды, независимо от их типа.
В отдельную группы выделяют васкулиты одного органа или системы — например васкулит кожи, когда воспаляются сосуды дермы и подкожной клетчатки.
- Локализация. Затронутыми патологией могут оказаться любые органы и системы. Довольно часто диагностируется поражение почек, сердечно-сосудистой и центральной нервной системы, кожи.
- Стадия развития. На первом этапе запускается механизм иммунного воспаления в ответ на тот или иной триггер. На второй стадии нарушается сосудистая стенка, развивается стеноз сосуда. На третьей — окружающие ткани ощущают нехватку кислорода, может начаться их некроз. При отсутствии лечения системный васкулит переходит в формат осложненного с тяжелыми последствиями для здоровья и жизни.
Как проявляет себя васкулит
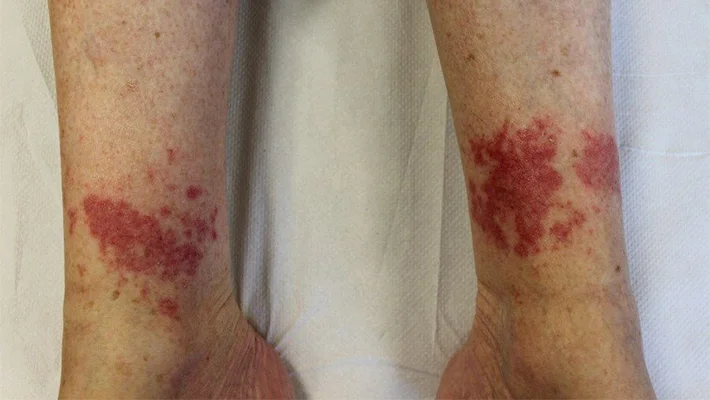
Наиболее характерным общим для всех видов симптомом системных васкулитов является сыпь разного характера: от мелких розоватых пятен до узелков и язв. Затронутыми могут оказаться любые части тела. Во многих случаях это зависит от формы васкулита. Так, при болезни Шенлейна-Геноха поражаются ноги, а для узелкового полиартериита характерны высыпания на разгибательных поверхностях конечностей.
Кроме того, больного беспокоят симптомы, свойственные любым воспалительным процессам:
- высокая температура тела;
- слабость;
- ломящая боль и снижение веса (похудение отмечает порядка 40% пациентов с ассоциированными васкулитами и другими его формами).
Пациенты сталкиваются и с нейропатическими симптомами васкулитов: онемение в конечностях, ригидность мышц, головокружение, нестабильность артериального давления, повышенная потливость и другие.
Также наблюдаются признаки сопутствующих заболеваний в зависимости от пораженного органа. Если в процесс оказывается вовлечена легочная система, то почти всегда присутствует одышка, бронхоспастический синдром. А при поражении почек характерны трудности с мочеиспусканием и высокое давление. Когда васкулит развивается в органах брюшной полости, отмечаются признаки кишечного расстройства и отравления: рвота, тошнота, вздутие и т.д.
Иная картина может наблюдаться при поражении одного органа и системы, когда повышенная температура тела и слабость, характерные для большинства форм васкулитов, отсутствуют. Например, васкулит центральной нервной системы часто стартует с головных болей, нарушений концентрации внимания, инсультов и эпилептических припадков, но протекает без лихорадки и ломоты в мышцах.
Уже по симптоматике опытный врач может предположить форму патологии, поскольку для разных видов васкулита свойственны свои проявления. Так, болезнь Бехчета у 70% пациентов вызывает воспаление глаз с зудом, покраснением и выделениями. Гранулематоз с полиангиитом зачастую затрагивает дыхательную систему и протекает с характерными для синусита или пневмонии признаками.
Как развивается васкулит
В основе развития васкулита лежит аутоиммунный процесс — сбой в работе иммунитета, при котором организм атакует собственные здоровые клетки и тем самым провоцирует воспаление. Почему иммунная система реагирует таким образом — единого мнения на этот счет нет.
Когда аутоиммунный процесс запущен, это вызывает различные реакции на уровне сосудов — к их стенкам прикрепляются иммунные комплексы (антигены с антителами, вырабатываемые иммунитетом). Они производят цитамины — особые вещества, которые активируют воспаление как форму защиты от патогенов. У больного повышается температура тела и появляются другие симптомы. Как итог — стенки сосудов оказываются повреждены, просвет сужен, риск образования тромбов очень высокий, кровообращение нарушается, пораженные органы испытывают кислородное голодание и перестают нормально работать.
К чему может привести васкулит
Осложнения воспалительного поражения сосудов подразделяют на общие и частные. Первые — это последствия, которые возможны независимо от формы васкулита. Вторые — характерные исключительно для болезни Бехчета или другого конкретного типа патологии.
Среди общих осложнений отмечают:
- Тромбоз вен и артерий является самым частым осложнением любых форм системных васкулитов, что в свою очередь может приводить к тромбоэмболии легочной артерии — тяжелому нарушению легких, при котором больному нужна срочная медицинская помощь.
- Поражение сосудов повышает риск инфаркта и инсульта.
- Аневризма — выпячивание пораженного сосуда, и его разрыв с излитием крови.
К частным осложнениям относятся:
- Перфорация стенки носа, глухота, стеноз гортани при гранулематозе с полиангиитом.
- Потеря зрения при гигантоклеточном артериите.
- Почечная недостаточность при ассоциированном васкулите.
- Гангрена при облитерирующем тромбангиите.
Осложнения развиваются в ответ на отсутствие терапии и игнорирование своего состояния. При своевременном обращении к врачу их, как правило, удается избежать.
Звоните
Наши специалисты проконсультируют Вас!
Что включает диагностика
На диагностике системных васкулитов специализируется ревматолог. Именно к этому врачу надо обращаться, если у вас имеются признаки поражения сосудов.
Кроме того, пациенту может потребоваться консультация других узких специалистов в зависимости от затронутой патологией области. Например, при поражении почек целесообразно привлекать нефролога, а при воспалительном процессе в желудочно-кишечном тракте — гастроэнтеролога.
Если вы не знаете, к кому обратиться, то можно записаться к терапевту. Это врач общей практики, он проведет первичный осмотр, направит на анализы, а по их результатам — к нужному доктору.
Диагностика васкулита начинается со сбора анамнеза. Врач интересуется, что беспокоит человека: температура, боль и снижение веса и другие симптомы, спрашивает о наличии хронических патологий у пациента (онкологические заболевания, ревматоидный артрит и т.д.), которые могут сопровождаться васкулитом кожи и другими видами данной патологии. Кроме того, уточняется, что предшествовало болезни и были ли подобные проблемы у близких родственников.
Затем пациент получает направление на лабораторную диагностику:
- исследования на иммунные комплексы;
- общий анализ крови;
- анализ на ВИЧ, вирусный гепатит, а также антитела к другим вирусам, например цитомегаловирусу;
- С-реактивный белок;
- мазок из рото- и носоглотки на флору и инфекции;
- анализ мочи.
Обязательно проводятся инструментальные исследования:
- МРТ;
- КТ;
- допплерография (УЗИ с допплером для оценки скорости и качества тока крови);
- ангиография (рентгенологическое исследование с контрастным веществом);
- капилляроскопия (неинвазивное исследование, осмотр под микроскопом с камерой, капилляров на ногтях, губах, деснах).
В большинстве случаев эти исследования взаимозаменяемые, но врач выбирает наиболее информативное в каждом конкретном случае в зависимости от типа васкулита.
В диагностике системных васкулитов также используется биопсия — производится забор пораженных тканей. В частности, при гранулематозе с полиангиитом образцы берутся с гранулемы и отправляются на лабораторное исследование.
Объем диагностических мероприятий в каждом конкретном случае определяет врач на основании симптоматики, состояния здоровья и других данных.
Как проводится лечение
Лечением системных васкулитов также занимается ревматолог. Кроме того, участие в терапии при наличии сопутствующих патологий может принимать узкий специалист другого профиля. В частности, при выявлении вирусного гепатита необходимо привлечь к терапии инфекциониста.
В зависимости от стадии и формы патологии лечение проводится амбулаторно или стационарно. В домашних условиях терапию проходят больные, у которых симптомы васкулита не ярко выраженные: высыпания слабые, температура низкая, признаки интоксикации почти отсутствуют. В любых других случаях требуется госпитализация.
Главная задача при лечении системных васкулитов — подавить иммунную реакцию, которая и вызывает поражение сосудов. Для этого подбираются глюкокортикостероидные и иммуносупрессивные лекарственные препараты. Терапия при васкулите довольно длительная — сначала пациент принимает большие дозы средства, а после того, как удается купировать острый процесс, дозировка снижается и он продолжает их употреблять 1–2 года для поддержания результата.
Лекарственные препараты подбираются индивидуально врачом. Иногда достаточно монотерапии (лечение одним медикаментом), но чаще средства комбинируют.
Медикаментозная терапия при васкулите довольно агрессивная и имеет побочные эффекты:
- Препараты негативно влияют на печень, могут вызвать почечную недостаточность и повышать уровень глюкозы в крови, вызывать нарушения в работе органов ЖКТ.
- При приеме подавляющих иммунитет средств человек становится уязвимым перед инфекциями. Ему необходимо бережно к себе относиться, по возможности избегать общественных мест, носить маску. Кроме того, в период лечения могут обостриться хронические заболевания, которые протекают скрытно, например грибковые патологии или герпес.
Больной должен постоянно наблюдаться у лечащего врача и проходить обследование на функции печени и почек, уровень глюкозы и т.д.
Какой прогноз?
Прогноз при васкулите, в первую очередь, зависит от ответственности пациента. Так, больные с гранулематозом с полиангиитом, которые обратились к врачу и придерживаются тактики лечения, в 95% случаев получают длительную — до пяти лет, ремиссию. Но при игнорировании болезни вероятность летального исхода в течение года составляет порядка 80%.
Кроме того, на прогноз влияет форма васкулита. Наиболее благоприятный исход наблюдается у больных с гигантоклеточным артериитом и синдромом Такаясу.
Можно ли профилактировать васкулит
Специфических мер профилактики для системных васкулитов нет, поскольку до конца не ясно, что запускает патологический процесс и вынуждает иммунитет атаковать собственный организм. Но есть общие рекомендации, которые могут минимизировать риски:
- Своевременно лечить вирусные, инфекционные, паразитарные заболевания.
- Вести здоровый образ жизни, не допускать мочеполовых инфекций и ЗППП.
- Исключить контакт с аллергенами (если выявлена аллергия).
- Регулярно проходить медицинское обследование, даже если ничего не беспокоит. Желательно делать это раз в год при отсутствии хронических патологий или по рекомендации лечащего врача.
Очень важно не заниматься ни при каких условиях самолечением. Препараты, которые принимаются бесконтрольно, могут запускать различные процессы в организме, в том числе патологические, и приводить к серьезным осложнениям, включая васкулит.
Введите ваши данные. Наши специалисты свяжутся с вами и бесплатно проконсультируют по волнующим вас вопросам.



