Инфекционный мононуклеоз
Инфекционный мононуклеоз – это вирусное заболевание, при котором поражается лимфоидная ткань и иммунитет. Чаще всего патологию выявляют у детей старшего возраста и молодых людей, но заражение возможно практически в любом возрасте.
Источником инфекции является человек, а возбудителем — вирус Эпштейна-Барр. Это представитель семейства вирусов герпеса 4 типа. Данный патоген (как и другие вирусы герпеса) передается:
- со слюной (например, при поцелуях);
- при кашле;
- через общую посуду;
- при переливании крови;
- во время беременности (от матери к плоду).
Вирус Эпштейна встраивается в клетки иммунной системы и надолго остается в организме.
Для пациента важно понимать две вещи:
- Инфекционный мононуклеоз в большинстве случаев протекает доброкачественно и заканчивается полным выздоровлением.
- Вирус инфекционного мононуклеоза никуда не исчезает из организма и остается в клетках иммунной системы на всю жизнь, поэтому при выраженном снижении иммунитета возможна его реактивация.
В типичных случаях клиническая картина включает:
- повышение температуры;
- боли в горле;
- изменения в анализах крови;
- увеличение лимфатических узлов;
- увеличение печени и селезенки (гепатомегалия, спленомегалия).
Симптомы инфекционного мононуклеоза могут быть очень разнообразными и зависят от возраста и состояния иммунитета. Иногда симптомы болезни настолько стерты, что человек не обращается к врачу.
Причины
Впервые инфекционный мононуклеоз был описан в конце XIX века. Однако только в 60-х годах прошлого столетия ученым Майклу Эпштейну и Ивонне Барр удалось выделить и охарактеризовать возбудителя болезни. Им оказался вирус семейства герпесвирусов, которого впоследствии назвали в честь первооткрывателей (вирусом Эпштейна-Барр).
Характеристика патогена
Вирус Эпштейна-Барр является ДНК-содержащим (это значит, что он относительно медленно мутирует). Его основная характеристика — это высокая тропность (то есть сродство) к В-лимфоцитам. Патоген связывается с рецепторами В-лимфоцитов, благодаря чему способен проникать внутрь иммунных клеток и встраивать свою ДНК в их генетический материал.
Вирус Эпштейна-Барр взаимодействует с клеткой так, что та начинает активно делиться и вырабатывать новые вирусные частицы. В результате заметно ослабевают различные звенья иммунной системы, в частности, клеточный и гуморальный иммунитет. Одно из неблагоприятных последствий таких изменений — активация патогенных бактерий, из-за чего у больного может развиться, например, гнойный тонзиллит.
В ответ на активацию В-лимфоцитов активируются и Т-лимфоциты. Последние обладают супрессорной и цитотоксической активностью. В результате их деятельности образуются атипичные мононуклеары, и это приводит к тому, что вирусное заболевание переходит в стадию носительства. Такой механизм позволяет вирусу Эпштейна-Барр ускользать от иммунитета, надолго оставаясь в организме человека.
Как происходит заражение
Заражение чаще всего происходит воздушно-капельным и контактным путем, поскольку вирус инфекционного мононуклеоза активно выделяется со слюной. Длительное тесное общение, поцелуи, совместное использование посуды и предметов гигиены создают условия для передачи инфекции. Возможны и другие пути передачи, например, через кровь при медицинских манипуляциях, половом контакте, а также трансплацентарно.
У большинства людей вирус Эпштейна-Барр попадает в организм в подростковом возрасте, и инфекционный мононуклеоз развивается только один раз. У взрослых людей отсутствие антител к этому патогену встречается довольно редко. Иммунитет после перенесенной инфекции стойкий, а повторные эпизоды с выраженными симптомами встречаются редко.
При выраженном иммунодефиците вирус Эпштейна-Барр может привести к развитию лимфом и опухолей носоглотки. Но такие случаи довольно редки.
Классификация и стадии развития
Рассмотрим наиболее распространенную классификацию инфекционного мононуклеоза, которая предусматривает выделение разных форм заболевания в зависимости от формы, течения и степени тяжести.
По клинической форме
По этому показателю выделяют типичный и атипичный инфекционный мононуклеозы. Первый тип болезни протекает с классическим набором симптомов:
- лихорадка;
- тонзиллит;
- увеличение лимфоузлов;
- гепатомегалия, спленомегалия;
- изменения в крови.
Такие проявления болезни наиболее характерны для подростков и молодых людей.
Атипичный мононуклеоз включает несколько вариантов:
- желтушная форма заболевания – инфекция сопровождается выраженным поражением печени, желтухой, повышением билирубина;
- экзантемная форма – на первый план выходит сыпь на коже, нередко после приема антибиотиков;
- стертая форма – симптомы минимальны, температура умеренная, пациент жалуется лишь на слабость и небольшую боль в горле;
- бессимптомная форма – вирус Эпштейна-Барр попадает в организм, но клиническая картина практически отсутствует, и заболевание обнаруживается только при случайном обследовании.
Отдельно выделяют хронический инфекционный мононуклеоз, когда после острого эпизода сохраняются субфебрильная температура, утомляемость, незначительное увеличение лимфоузлов и изменения в анализах. Важно помнить, что хроническая форма чаще свидетельствует о хроническом иммунодефицитном состоянии, а не о самостоятельной болезни.
По течению
Инфекционный мононуклеоз может быть неосложненным и осложненным. При неосложненном варианте болезнь ограничивается типичными проявлениями и постепенно стихает в течение нескольких недель. Вирус Эпштейна-Барр переходит в латентное состояние, а пациент возвращается к привычному образу жизни.
Осложненное течение заболевания связано либо с самим вирусом инфекционного мононуклеоза, либо с присоединением бактериальной инфекции и реакцией иммунной системы. В редких случаях развиваются разрыв селезенки, тяжелые поражения нервной системы, дыхательные расстройства (из-за резкого увеличения лимфоидной ткани глотки). Такие состояния требуют неотложной медицинской помощи и лечения в стационаре.
По степени тяжести
По степени выраженности проявлений инфекционный мононуклеоз делят на легкий, среднетяжелый и тяжелый. При легкой форме температура невысокая, а увеличение лимфоузлов умеренное. Картина ограничивается болью в горле и слабостью, а изменение анализов крови незначительное.
Среднетяжелый тип характеризуется более высокой температурой, выраженным тонзиллитом, заметным увеличением лимфоузлов и печени, а также умеренным увеличением селезенки. В крови обнаруживаются атипичные мононуклеары. У пациента ухудшается общее самочувствие и снижается работоспособность.
Тяжелый тип сопровождается выраженной интоксикацией, значительным увеличением размера печени и селезенки, риском осложнений со стороны дыхательной и нервной систем. В таком случае заболевание требует обязательной госпитализации.
Осложнения
Хотя для большинства пациентов инфекционный мононуклеоз заканчивается полным выздоровлением, у небольшой части людей развиваются осложнения. Они могут быть:
- специфическими — связанными с прямым действием вируса Эпштейна-Барр;
- неспецифическими — когда на фоне ослабленного иммунитета присоединяются бактериальные инфекции или аутоиммунные процессы.
К специфическим осложнениям относят:
- разрыв селезенки (при ее значительном увеличении);
- тяжелый гепатит с выраженным нарушением функции печени;
- поражения нервной системы.
В медицинской литературе описаны случаи синдрома Гийена–Барре, менингоэнцефалита и поражения черепных нервов после того, как у человека развился мононуклеоз.
К неспецифическим осложнениям относят:
- гнойный тонзиллит;
- синуситы;
- отиты;
- бактериальную пневмонию.
Как правило, эти осложнения развиваются из-за снижения местного иммунитета и дальнейшего присоединения бактерий.
Мононуклеоз и онкологические заболевания
Следует также отметить связь вируса Эпштейна с лимфопролиферативными заболеваниями и некоторыми видами рака. Так, в онкологии вирус Эпштейн-Барр рассматривают как один из факторов риска развития отдельных лимфом и опухолей носоглотки.
У людей с тяжелыми врожденными или приобретенными формами иммунодефицита хроническая активная инфекция может приводить к развитию лимфом, опухолей носоглотки и других новообразований.
Примечательно, что в клинической практике такие осложнения встречаются крайне редко. Однако при длительной лихорадке, увеличении лимфатических узлов и стремительном похудении важно как можно быстрее обратиться к врачу и пройти диагностику.
Симптомы
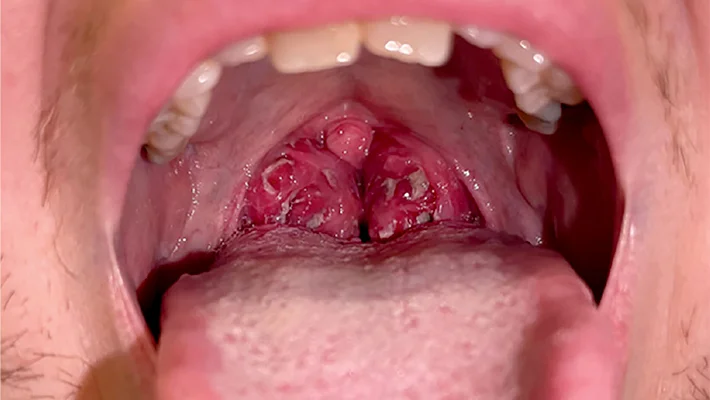
Симптомы инфекционного мононуклеоза формируются не сразу, и на раннем этапе их легко принять за обычную простуду. Инкубационный период обычно составляет от одной до четырех недель. Затем разворачивается клиническая картина болезни, которая напоминает затянувшуюся вирусную ангину или тяжелую ОРВИ. Для врача и пациента настораживающим сочетанием являются высокая температура, выраженный тонзиллит, увеличение лимфатических узлов, а также увеличение печени и селезенки.
Основные симптомы инфекционного мононуклеоза у взрослых и детей:
- повышение температуры до 38–39 C и выше, озноб, слабость;
- боль в горле, затруднение глотания, налеты на миндалинах;
- увеличение лимфатических узлов на шее, под нижней челюстью, иногда в подмышках и паху;
- увеличение печени и селезенки, чувство тяжести или распирания в правом и левом подреберье;
- заложенность носа, гнусавость голоса;
- головная боль, снижение аппетита, нарушения сна.
При осмотре врач обязательно оценивает лимфоузлы, их размер и болезненность.
У части пациентов при данной патологии на коже появляется сыпь, особенно если до постановки диагноза им назначали антибиотики из группы аминопенициллинов.
В начале болезни клиническая картина может выглядеть как обычная ангина, поэтому важно вовремя провести клинический анализ крови и обратить внимание на атипичные мононуклеары (измененные лимфоциты вследствие инфекционного процесса). Именно атипичные мононуклеары помогают заподозрить инфекционный мононуклеоз и отличить его от бактериальной инфекции.
На пике заболевания человек жалуется на ярко выраженную слабость. Лихорадка может сохраняться до двух–трех недель. А генерализованное увеличение лимфатических узлов, увеличение печени и селезенки нередко сохраняются дольше и требуют динамического наблюдения.
Звоните
Наши специалисты проконсультируют Вас!
Диагностика
Диагностика заболевания начинается с опроса человека и его осмотра. Врач уточняет:
- как давно появились симптомы;
- были ли контакты с больными;
- сколько времени держится температура;
- как изменилось самочувствие.
При осмотре врач оценивает состояние лимфоузлов, миндалин, печени, селезенки, а также фиксирует наличие сыпи. Уже на этом этапе специалист с большой долей вероятности может предположить мононуклеоз. Однако для подтверждения диагноза нужны лабораторные и инструментальные исследования.
Лабораторная диагностика
Базовый метод при подозрении на инфекционный мононуклеоз – клинический анализ крови. Для данного заболевания характерно:
- повышение общего числа лейкоцитов;
- относительный лимфоцитоз;
- появление нетипичных мононуклеаров.
Как правило, нетипичные мононуклеары составляют не менее 10% от всех лейкоцитов. Сам факт их появления отличает болезнь от банальной ОРВИ или классической бактериальной ангины (при которых в клиническом анализе крови их нет). Одновременно выполняют биохимические анализы крови:
- оценивают активность печеночных ферментов;
- определяют уровень билирубина и белка.
Эти исследования важны при увеличении размеров печени и селезенки (и подозрении на гепатит).
В некоторых случаях человеку показан расширенный анализ с определением маркеров воспаления, тромбоцитов и показателей свертывания.
Помимо общего и биохимического анализов крови, иногда назначают серологические тесты — определение антител к структурным белкам вируса Эпштейна-Барр. В частности, оценивают классические маркеры острой инфекции – IgM к капсидному антигену, а также рост титра IgG. Иногда проводят и ПЦР-исследование, которое выявляет ДНК вируса инфекционного мононуклеоза в крови. Таким образом подтверждают (или исключают) активное размножение вируса Эпштейна (это помогает врачу уточнить стадию инфекционного процесса).
Инструментальная диагностика
При выраженном увеличении размеров печени и селезенки назначают УЗИ органов брюшной полости, а при поражении легких – рентгенографию грудной клетки.
Дифференциальная диагностика
При необходимости проводят дополнительную диагностику, чтобы исключить другие причины лихорадки и увеличения лимфатических узлов: цитомегаловирусную инфекцию;
- ВИЧ;
- заболевания, вызванные аденовирусами;
- вирусные гепатиты;
- системные заболевания крови.
В сложных случаях может потребоваться консультация гематолога, иммунолога, инфекциониста и других специалистов.
Лечение инфекционного мононуклеоза
Лечение инфекционного мононуклеоза подбирается индивидуально, в зависимости от возраста пациента, степени тяжести, сопутствующих заболеваний и риска осложнений. Терапия прежде всего направлена на облегчение состояния и профилактику осложнений, а не на полное устранение патогена из организма.
При легком течении возможно амбулаторное лечение, но под наблюдением врача. Рекомендуется обильное питье, отказ от физической нагрузки, особенно при увеличении размеров печени и селезенки. Основная задача – помочь организму человека справиться с вирусом герпеса и предупредить осложнения.
Специфических препаратов, которые бы полностью уничтожали вирус Эпштейна-Барр, нет. Поэтому лечение инфекционного мононуклеоза симптоматическое и патогенетическое. Так, для снижения температуры применяют жаропонижающие, для уменьшения боли в горле — нестероидные противовоспалительные средства. Чтобы облегчить пациенту глотание, врач назначает местные антисептики и спреи. При угрозе разрыва селезенки, тяжелых поражениях печени или нервной системы пациента обязательно госпитализируют.
Противовирусные препараты, антибиотики и иммуномодуляторы
Иногда пациенту назначают лекарства, активные против вируса герпеса, однако их эффективность подвергается сомнению (они могут и вовсе не помочь в борьбе с вирусом Эпштейна).
Иммуномодуляторы в острую фазу применяют с осторожностью, так как чрезмерная стимуляция иммунитета на фоне активной инфекции способна усугубить течение болезни.
Если в ходе заболевания присоединяется бактериальная инфекция, то обязательно назначают антибиотики. При этом нужно избегать аминопенициллинов, которые часто провоцируют сыпь.
Другие методы лечения
В тяжелых случаях и при осложнениях заболевания используют:
- инфузионную терапию (для дезинтоксикации крови);
- глюкокортикостероиды (только по строгим показаниям);
- препараты для защиты и улучшения работы печени.
После выписки из стационара пациенту рекомендуют постепенно увеличивать физическую активность, при этом не перегружать организм, а также следить за режимом сна и отдыха. На этом этапе лечение по сути сводится к поддерживающим мерам и наблюдению. В восстановительный период важно избегать травм живота и интенсивных нагрузок до тех пор, пока сохраняется даже небольшое увеличение селезенки (по данным УЗИ).
Профилактика, прогноз и возможные причины рецидива заболевания
Для большинства людей прогноз благоприятный, поскольку инфекционный мононуклеоз заканчивается выздоровлением, а иммунитет формирует устойчивый контроль над вирусом Эпштейна-Барр. При этом вирус герпеса продолжает находиться в организме, но не вызывает заболевания.
Утомляемость и слабость могут сохраняться несколько недель, иногда дольше, но постепенно самочувствие восстанавливается. Прививок от этой патологии пока не существует. Однако ведутся исследования и клинические испытания потенциальных вакцин для специфической профилактики.
Неспецифическая профилактика включает те же меры, что и защита от других респираторных инфекций:
- гигиена рук;
- использование индивидуальной посуды;
- ограничение тесных контактов с больными;
- здоровый образ жизни (для нормальной работы иммунной системы).
Для людей с иммунодефицитами особенно важны регулярное наблюдение у врача, своевременная диагностика и лечение сопутствующих заболеваний.
Рецидивы встречаются редко. Чаще всего речь идет о лабораторных признаках реактивации, когда в анализах выявляют ДНК вируса Эпштейна-Барр или отдельные серологические маркеры (однако симптомов при этом нет).
Причиной повторных эпизодов могут стать:
- тяжелые стрессы;
- иммунодефицитные состояния;
- прием иммуносупрессивных препаратов.
В каждом таком случае человеку нужно пройти исследование. Важно оценить состояние иммунной системы, и при необходимости — пройти лечение.
Процедуры для болезни "Инфекционный мононуклеоз"
Введите ваши данные. Наши специалисты свяжутся с вами и бесплатно проконсультируют по волнующим вас вопросам.



