Ревматизм
Ревматизм или острая ревматическая лихорадка — системный воспалительный процесс, в который вовлечены опорно-двигательный аппарат (суставы), сердечно-сосудистая и нервная системы, кожа. Реже поражаются желудочно-кишечный тракт, почки, глаза. Заболевание считается детским, поскольку большинство пациентов с этим диагнозом — дети и подростки 7–15 лет, хотя исключения возможны.
Ошибочно считается, что при ревматизме в большей степени страдают суставы. На самом деле, их болезненность — лишь один из симптомов данного недуга, ведь болезнь поражает не только подвижные соединения костей. Зачастую ревматическое воспаление затрагивает сердце — вовлеченными в процесс оказываются все его оболочки, особенно эндокард и миокард. На фоне патологии развиваются такие серьезные последствия, как сердечная недостаточность и порок сердца. Кроме того, болезнь может перейти в хроническую форму с волнообразным течением и периодическими обострениями.
ОРЛ не относится к распространенным болезням — по некоторым данным, такой диагноз ежегодно ставится всего 4–5 пациентам из 100 тысяч. А в хронической форме этим недугом страдает около 300 человек из 100 тыс.
Однако это не умаляет серьезности патологии — о ней надо знать и ее нельзя игнорировать. Расскажем подробнее об острой ревматической лихорадке.
Причины ревматической лихорадки
Острая ревматическая лихорадка возникает как осложнение на фоне перенесенных патологий ЛОР-органов. Предшествовать воспалительному процессу могут, например, ангина, фарингит, скарлатина.
- Скарлатина — острая инфекционная патология, сопровождающаяся симптомами интоксикации, увеличением лимфатических узлов. Характерным признаком является сыпь на теле — мелкая, красная, очаговая, она держится до недели, затем кожа обычно начинает шелушиться (особенно на руках и ногах). Скарлатина вызвана стрептококковой инфекцией и достаточно заразная, но считается детским заболеванием, поскольку ей в большей степени подвержены дошкольники и дети младшего школьного возраста. Среди всех пациентов со скарлатиной на взрослых не более 2%.
После скарлатины, как правило, вырабатывается пожизненный иммунитет к этому заболеванию. Риск повторного заражения крайне низкий.
- Ангина или острый тонзиллит — одно из самых распространенных заболеваний верхних дыхательных путей, пик которого приходится на холодное время года и межсезонье. Оно носит инфекционный воспалительный характер и протекает с высокой температурой, ломотой в мышцах, сильной болью в горле, отеком слизистых, увеличением миндалин и лимфатических узлов в шее и на нижней челюсти.
- Фарингит — воспалительный процесс, который локализуется на слизистой оболочке и лимфоидной ткани глотки. Для данной патологии свойственны умеренная температура, першение в горле, осиплость голоса, общее недомогание.
Ангина и фарингит зачастую развиваются параллельно. Их провоцируют различные патогены, но ревматизм возникает на фоне стрептококковой инфекции.
Стрептококки — это бактерии шаровидной формы, которые соединяются друг с другом и образуют цепочки. Многие разновидности стрептококка являются частью обычной микрофлоры человека, но при некоторых обстоятельствах, например из-за снижения иммунитета или травмы, активизируются и вызывают инфекционные поражения: менингит, пневмонию, эндокардит, кариес, скарлатину, фарингит, гломерулонефрит и т.д.
Эти микроорганизмы могут поражать любые органы и системы. Инфекция передается в основном воздушно-капельным путем, но вероятны и другие способы передачи, например контактно-бытовой. Наибольшую опасность представляют больные с локализацией очага воспаления в верхних дыхательных путях.
Большая роль в развитии острой ревматической лихорадки отводится наследственному фактору — доказано, что наличие близких кровных родственников, перенесших этот недуг, в несколько раз повышает вероятность с ним столкнуться.
Кроме того, к факторам риска также относят:
- переохлаждение;
- аутоиммунные патологии в анамнезе (это группа заболеваний, которые возникают из-за сбоя иммунной системы — она по неизвестным причинам атакует собственные клетки и ткани);
- частые стрессы;
- несбалансированное питание, агрессивные диеты и дефицит витаминов.
Как проявляется ОРЛ
Симптомы ОРЛ появляются через 2–3 недели после перенесенной стрептококковой инфекции. Больной уже полностью выздоровел, но внезапно у него поднимается температура, начинает болеть голова и наблюдается общее недомогание. Кроме того, беспокоят симптомы воспаления — их локализации и характер зависит от типа поражения при ОРЛ:
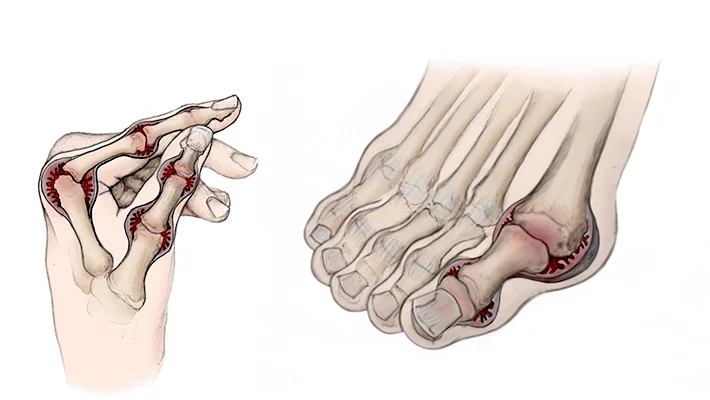
- Ревматический полиартрит — воспаление преимущественно крупных (тазобедренного, коленного и т.д.) суставов, наблюдается у 90% пациентов с ОРЛ. Состояние характеризуется болью, отечностью и покраснением пораженных суставов, скованностью (особенно по утрам) и нарушением амплитуды движения. При длительном течении и хроникализации ОРЛ возможны видимые деформации суставов.
Полиартрит может мигрировать — один сустав проходит, начинает болеть другой.
- Полиартралгия — боль в нескольких суставах без их воспаления. В процесс также преимущественно вовлечены крупные сочленения. При этом отсутствуют воспалительные признаки: локальная температура, покраснение, отек.
- Кардит — воспаление сердца, которое проявляется одышкой, аритмией, тахикардией, повышенной потливостью, утомляемостью, болью в груди, иррадиирующей в руку, спину и усиливающейся на выдохе. Этот признак также довольно распространенный — наблюдается у 70–80% пациентов при ОРЛ, и может привести к развитию сердечной недостаточности.
- Ревматическая хорея развивается на фоне поражения центральной нервной системы и характеризуется воспалением соединительных тканей мозга. Признаки этого состояния могут быть: эмоциональная нестабильность, бессонница, изменения в поведении, неконтролируемые движения лица, затруднения при ходьбе и письме, снижение мышечного тонуса. В тяжелых случаях нарушается речь и глотательная функция, пациент чувствует себя психологически дезорганизованным.
- Кольцевидная эритема — кожное проявление ОРЛ. При данном состоянии на кожных покровах образуется сыпь в виде колец разного диаметра. Они могут быть ярко-красными и бледными с четко выраженной более интенсивно окрашенной границей. Кольцевидная эритема может сопровождаться зудом, шелушением, жжением.
- Ревматические узелки — плотные небольшие образования под кожей в районе суставов. Они не болят и зачастую исчезают самостоятельно.
- Серозит — воспаление легочной ткани, которое может сопровождаться кашлем, одышкой или протекать бессимптомно.
Кроме того, больного могут беспокоить абдоминальный синдром — острые боли в животе, которые имеют приступообразную форму. На фоне них часто развиваются тошнота и рвота.
Симптомы ревматизма нарастают стремительно. Дети болеют тяжелее взрослых, но и излечиваются быстрее. К тому же, у них недуг редко хроникализируется.
Как развивается ОРЛ
Острая ревматическая лихорадка — результат неправильной работы иммунной системы. В ответ на попадание в организм инфекции иммунитет вырабатывает специфические антитела, которые призваны выявить возбудитель и нейтрализовать его. Но из-за молекулярной схожести белков под удар попадают соединительные ткани в суставах, коже, сердце. Таким образом, иммунитет атакует не только стрептококковую инфекцию, но и собственные структуры, поэтому они воспаляются и болят.
Из-за спецификого механизма развития ревматизм относят к числу аутоиммунных заболеваний.
На какие стадии и типы подразделяют ревматизм
Ревматизм классифицируют по разным признакам:
- По характеру поражения выделяют ревматизм с вовлечением сердца и без него, ревматическую хорею (если пострадала центральная нервная система), ревматизм с кольцевидной эритемой и другими проявлениями.
- По форме ОРЛ бывает острой, возникшей впервые, и повторной.
- По длительности течения — кратковременной (облегчение наступает быстро) и затянувшейся (симптомы беспокоят 3–6 месяцев, не так ярко выражены, но и лечению поддаются хуже).
- По степени активности воспалительного процесса выделяют минимальную, среднюю и максимальную ОРЛ. Тяжелые формы протекают с очень высокой температурой и яркой симптоматикой со стороны пораженной системы.
- По исходу. Ревматизм может закончиться выздоровлением или хронической болезнью сердца, при которой формируется порок сердца.
Кроме того, есть кардиологическая классификация ревматизма по функциональным классам. В ней болезнь оценивается с точки зрения степени нарушения работы сердца и влияния этого на общее состояние пациента:
- Заболевание сердца есть, но оно не ограничивает физическую активность пациента. Нагрузки не провоцируют тахикардию, одышку, слабость.
- На фоне сердечного нарушения у больного наблюдается слабость, одышка, тахикардия при значительных физических нагрузках.
- В покое у пациента нет проявлений патологии, но даже небольшая физическая активность вызывает дискомфорт.
- Проявления сердечной недостаточности беспокоят даже в покое.
Также ревматизм классифицируют поэтапно. Всего выделяется четыре стадии, каждая из которых характеризуется определенной продолжительностью и симптоматикой:
- Начальная, острая (1–3 недели). Болезнь стартует с лихорадки, внезапно ухудшающегося самочувствия, болей в суставах, высыпаний на коже по типу кольцевидной эритемы и других проявлений.
- Подострая (от месяца до полугода). Симптомы ревматизма смазанные, его труднее диагностировать.
- Затяжная (6+ месяцев). На этой стадии симптомы ревматизма то проявляются, то затихают, выражены слабо. В этот период упор делается на вторичную профилактику, чтобы не допустить рецидивов, осложнений и хроникализации патологии.
- Латентная. Ревматизм протекает без симптомов и изменений показателей по лабораторным анализам. Диагностика на этой стадии затруднена, из-за чего диагноз ставится ретроспективно по уже сформировавшемуся пороку сердца.
Звоните
Наши специалисты проконсультируют Вас!
Какое обследование проводится при подозрении на ревматизм
Диагностикой, лечением и профилактикой ревматической лихорадки занимается ревматолог. При обнаружении у себя симптомов ОРЛ необходимо незамедлительно обратиться к нему — на ранних стадиях эту болезнь значительно проще вылечить.
Если вы не уверены, что ваше состояние говорит о ревматизме, то можно проконсультироваться с терапевтом или педиатром (в случае с несовершеннолетним пациентом) — это врач общей практики, он проведет первичное обследование и по его результатам даст направление к нужному специалисту.
В первую очередь, врач уточняет жалобы и симптомы, узнает о перенесенных ранее заболеваниях, проводит осмотр. Его интересует наличие сыпи и пятен на коже, подкожных узелков, состояние суставов. Также он прослушивает сердце и легкие, пальпирует живот. По результатам осмотра пациент направляется на лабораторные и инструментальные исследования.
Ему могут быть назначены:
- общий анализ крови, который по показателям позволит обнаружить признаки воспалительного процесса;
- анализ на С-реактивный белок (при воспалительном поражении суставов он значительно повышен);
- анализы на стрептококковую инфекцию, например посев из горла на микрофлору;
- анализ на антистрептолизин-О (антитела к токсину, который вырабатывается стрептококком группы А — именно он провоцирует ревматизм);
- ЭКГ для оценки ритма сердца и его электрической активности;
- фонокардиография — метод исследования, основанный на регистрации и переводе в графический вид звуков сердца;
- УЗИ сердца (ЭхоКГ) позволяет просмотреть структуры, строение и состояние органа;
- рентгенография грудной клетки;
- МРТ и КТ суставов;
- биопсия суставной жидкости;
- общий анализ мочи.
Задача диагноста дифференцировать ревматическую лихорадку — воспалительные процессы в суставах бывают связаны не только с ОРЛ, но и с другими патологиями, например красной волчанкой, лейкозом. Проблемы с сердцем могут быть вызваны эндокардитом и прочими нарушениями не ревматического характера. Эритему помимо ревматизма могут провоцировать аллергическая реакция, укусы насекомых или инфекция.
Очень важно правильно поставить диагноз — от этого зависит тактика лечения и исход заболевания.
Как лечить ревматическую лихорадку
Ревматическая лихорадка требует комплексного подхода в лечении, поскольку при данной патологии захвачен не один какой-то орган или система, а организм в целом.
Задач, которые стоят перед врачом:
- остановить стрептококковую инфекцию;
- купировать воспаление в пораженных областях;
- минимизировать симптомы;
- провести вторичную профилактику от осложнений.
В зависимости от состояния пациента лечение проводится амбулаторно или стационарно. В любом случае, больному необходим длительный покой и постельный режим в течение 2–3 недель.
Врач расписывает схему медикаментозной терапии — могут быть назначены лекарственные средства разных групп:
- НПВС (противовоспалительные);
- антибактериальные против стрептококковой инфекции (врач подбирает антибиотик, который пациент начинает принимать сразу же; обычно продолжительность курса 10 дней);
- глюкокортикоиды при тяжелом течении;
- различные мази, гели и кремы при наличии кожных проявлений, а также на пораженные суставы, чтобы купировать боль и снять отек;
- симптоматические препараты для коррекции сердечной недостаточности.
Кроме того, больному надо придерживаться диеты. При ревматизме в рацион максимально включаются белки (творог, нежирное белое мясо, яйца, рыба) – фосфолипиды в них защищают организм от инфекции. Соль и сахар, напротив, необходимо ограничивать, поскольку они усиливают воспаление.
Когда острая стадия позади, больному может быть назначена лечебная физкультура, физиопроцедуры, массаж, поливитаминные курсы и ряд лекарственных препаратов. Вторичная профилактика — это комплекс мер, направленный на предотвращение рецидива. Она длится минимум пять лет и заключается в регулярном обследовании и коррекции образа жизни под контролем врача. Дело в том, что ревматизму свойственно возвращаться, особенно рискуют дети — у 30–40% несовершеннолетних пациентов случаются повторные эпизоды в течение 1–2 лет. Кроме того, при болезни страдает сердце, и нарушения в его работе могут проявиться не сразу.
В этот период человеку рекомендовано санаторно-курортное лечение, направленное на восстановление нормальной работы сердца и общее укрепление.
Человека ставят на диспансерный учет, чтобы вовремя заметит рецидив, а также контролировать работу сердца. Если последствием ревматизма стал порок, то может быть назначена и проведена плановая хирургическая коррекция (пластика и протезирование сердечных клапанов).
Любая терапия при ревматизме: прием препаратов, процедуры — проводятся только по назначению врача и в строгом соответствии с разработанной им схемой. Надо контролировать и побочные действия, поскольку ряд препаратов, например антибиотики и нестероидные противовоспалительные средства, могут негативно влиять на состоянии желудочно-кишечного тракта и прочих систем.
Самолечение, народные методы неэффективны и недопустимы. Они не принесут результатов и могут навредить пациенту побочными эффектами. Кроме того, этот подход приводит к опасному заблуждению: пока пациент уверен, что лечится, болезнь прогрессирует и вызывает осложнения.
Какими последствиями опасен ревматизм
Острая ревматическая лихорадка вызывает серьезные нарушения в работе сердца, они способны стать хроническими: пороки, недостаточность.
Кроме того, на фоне ОРЛ может развиться тромбоз и, как результат, тромбоэмболия легочной артерии. Это жизнеугрожающее состоянии, при котором оторвавшийся тромб закупоривает легочную артерию в той или иной степени — прогноз для жизни в данном случае неблагоприятный, риск летального исхода очень большой.
К прочим вероятным осложнениям ревматизма относятся:
- инсульт;
- инфаркт;
- почечная недостаточность.
Осложнения при ревматизме развиваются только на фоне отсутствия лечения и несвоевременного обращения к ревматологу.
Прогноз и профилактика
При своевременном подключении врача прогноз по ревматической лихорадке для всех групп пациентов благоприятный. Однако при формировании порока и осложнений на сердце полное излечение, увы, маловероятно.
К сожалению, болезнь нельзя предсказать, но можно постараться минимизировать ее вероятность. Для этого необходимо:
- Укреплять иммунитет, сбалансированно питаться, следить за уровнем витаминов и микроэлементов.
- Избегать инфекций — в период сложной эпидемиологической обстановки надо стараться реже бывать в общественных местах, надевать маску, стараться не контактировать с больными. Если болезнь все-таки атаковала, нельзя ее запускать — надо лечиться, соблюдать постельный режим, сходить обязательно к врачу. ОРВИ действительно может пройти самостоятельно — организм справится с инфекцией, но последствия и осложнения в таком случае более вероятны. Особенно рискуют те, кто привык переносить болезни «на ногах».
- Избегать переохлаждения.
- Лечить патологии горла, при затянувшемся течении — проводить санацию ротовой полости.
Популярные вопросы при ревматизме
Сам ревматизм не передается ни при каких контактах, но стрептококковая инфекция, которая провоцирует этот недуг, является заразной. Пути ее передачи: контактный, воздушно-капельный, фекально-оральный.
Женщинам, перенесшим ОРЛ, особенно с вовлечением сердца, необходима консультация гинеколога и кардиолога. Если патология прошла без осложнений и хроникализации, то беременности ничего не мешает. Но в любом случае весь период вынашивания женщине необходимо наблюдаться у кардиолога.
Да, заболевание не всегда приводит к изменению показателей.
Необязательно. Прогноз зависит от стадии, формы, тактики лечения. При своевременном обращении к врачу ревматизм можно вылечить без последствий.
Да, к болезни не вырабатывается иммунитет. Ревматизм — довольно опасная и серьезная патология, но не неизлечимая. Болезнь можно победить и не допустить ее повторения. Главное — не запускать, проходить вторичную профилактику и строго следовать рекомендациям лечащего врача.
Введите ваши данные. Наши специалисты свяжутся с вами и бесплатно проконсультируют по волнующим вас вопросам.



