Цирроз печени
Цирроз печени — тяжелое прогрессирующее заболевание. Оно характеризуется необратимым замещением нормальной (паренхиматозной) ткани печени функционально неактивной соединительной тканью (рубцами). Этот процесс называется фиброзом, который полностью меняет архитектуру печени. В результате орган деформируется, образуются специфические крупные и мелкие узлы-регенераты. Они сдавливают кровеносные сосуды и желчные протоки, из-за чего также ухудшаются и функциональные свойства печени.
По своей сути цирроз — это финальная стадия множества хронических воспалительных процессов. Когда болезнь достигает этого этапа, печень перестает справляться со своими функциями:
- детоксикацией крови;
- синтезом белков;
- выработкой желчи;
- другими функциями.
Цирроз печени рассматривают как крайне опасную патологию, поскольку на поздних этапах она ведет к печеночной недостаточности и декомпенсации всех систем организма.
Распространенность данной болезни во всем мире остается высокой. Несмотря на развитие современной медицины, цирроз печени ежегодно уносит сотни тысяч жизней. Он входит в число ведущих причин смертности среди населения трудоспособного возраста. Коварство болезни заключается в том, что на ранних этапах печень практически не болит, так как в самом органе нет нервных окончаний. Часто пациент узнает о диагнозе только тогда, когда начинают развиваться серьезные осложнения (в частности, недостаточность печени, гепаторенальный синдром, спонтанный бактериальный перитонит и другие).
В основе развития цирроза печени лежит хроническое повреждение клеток — гепатоцитов. Длительное воздействие токсинов, вирусов или нарушение обмена веществ запускает механизм, при котором ткань органа начинает замещаться рубцом. Если вовремя не начать лечение и не устранить провоцирующий фактор, цирроз переходит в терминальную фазу с развитием недостаточности органов. Однако современная терапия позволяет существенно замедлить процесс и улучшить качество жизни. Единственное условие — своевременная диагностика.
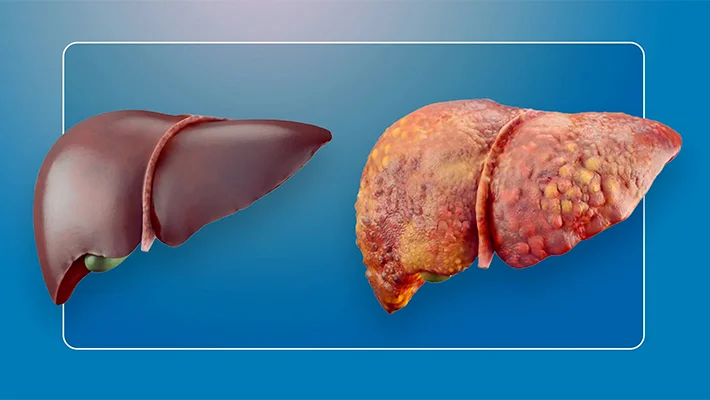
Причины цирроза печени
Цирроз никогда не возникает внезапно. Это результат длительного, часто многолетнего разрушения гепатоцитов. Понимание первопричины критически важно, так как именно от нее зависит стратегия, по которой будет строиться дальнейшее лечение.
Основные этиологические факторы
В современной гепатологии выделяют несколько ключевых групп факторов, провоцирующих цирроз печени:
- Вирусные поражения. Хронический вирусный гепатит (особенно типов B, C и D) является одной из самых частых причин цирроза. Вирусы годами размножаются в клетках, вызывая вялотекущее воспаление. Постепенно иммунная система, пытаясь уничтожить вирус, повреждает и саму ткань органа, запуская активный фиброз.
- Алкоголь. Регулярное употребление спиртных напитков приводит к токсическому повреждению печени. Все дело в том, что спиртное метаболизируется в печени с образованием токсических веществ (в частности, альдегида). Алкогольный цирроз развивается у людей, злоупотребляющих спиртным на протяжении 10–15 лет. Эта форма болезни коварна тем, что на этапе жировой дистрофии процесс еще обратим, но при переходе в цирроз изменения становятся фатальными.
- Метаболические нарушения. Неалкогольная жировая болезнь печени (НАЖБП), связанная с ожирением и сахарным диабетом, в последние годы выходит на лидирующие позиции. Избыточный жир в печеночных клетках запускает окислительный стресс, из-за чего печень воспаляется, а затем и рубцуется.
Более редкие и специфические причины цирроза
Помимо вышеперечисленных факторов, цирроз печени может быть следствием более редких заболеваний и состояний:
- Аутоиммунные поражения печени. При аутоиммунном поражении печени иммунная система ошибочно распознает печеночный эпителий как чужеродный и начинает его атаковать. К этой группе причин относится, например, аутоиммунный гепатит и первичный билиарный цирроз.
- Действие токсических веществ и лекарств на печень. Длительный бесконтрольный прием некоторых лекарств (например, определенных антибиотиков или противоопухолевых средств), а также контакт с промышленными ядами и тяжелыми металлами разрушают печень.
- Генетические заболевания. Наследственные патологии, такие как болезнь Вильсона-Коновалова (нарушение обмена меди) или гемохроматоз (избыточное накопление железа), приводят к тому, что печень буквально пропитывается металлами, что убивает ее клетки. В дальнейшем это может привести к фиброзу и циррозу.
- Застойные явления. Тяжелая сердечная недостаточность приводит к застою крови в венозной системе. В результате вена, идущая от печени, переполняется, орган отекает, и из-за гипоксии (нехватки кислорода) начинает формироваться и развиваться фиброз.
Механизм трансформации печеночной ткани
Независимо от того, какая именно причина привела к болезни, механизм ее развития одинаков. В ответ на повреждение в печени активируются специфические звездчатые клетки. В нормальном состоянии они накапливают витамины, но при патологии начинают усиленно вырабатывать коллаген.
Патогенез цирроза печени включает:
- Фиброз. Это начальный этап, когда между здоровыми участками появляются соединительнотканные тяжи.
- Формирование узлов. Рубцы постепенно окружает островки выживших гепатоцитов, образуя узел. Эти узлы не имеют нормального кровоснабжения и не могут полноценно выполнять функции печени.
- Нарушение кровотока. Узлы сдавливают сосуды, из-за чего развивается портальная гипертензия — повышенное давление в системе воротной вены. Это ключевой момент, после которого болезнь начинает поражать другие системы организма.
Важно! Сочетание сразу нескольких причин (например, вирусный гепатит и алкоголь) ускоряет развитие цирроза в несколько раз.
Признаки и симптомы
Симптоматика цирроза печени многогранна. На ранних стадиях болезнь может годами протекать скрыто (латентно). В этот период пациент жалуется лишь на неспецифические симптомы, например:
- быструю утомляемость;
- сонливость днем;
- бессонницу ночью;
- снижение работоспособности.
Однако по мере того как здоровая ткань замещается рубцовой, возникают характерные симптомы, указывающие на проблемы с печенью.
К общим признакам цирроза печени относятся:
- Желтуха. Это изменение цвета кожи, склер и слизистых оболочек из-за накопления билирубина в организме пациента.
- Кожный зуд. Этот симптом возникает вследствие накопления желчных кислот в крови.
- Сосудистые звездочки (телеангиэктазии). Представляют собой мелкую сетку расширенных капилляров на лице, плечах и других частях тела. Они возникают из-за того, что печень перестают нормально обезвреживать кровь. В русло попадают вещества, ухудшающие состояние сосудов.
- Печеночные ладони (пальмарная эритема). Это симметричное покраснение ладоней и стоп пациента, возникающее из-за ухудшения кровообращения и гормонального дисбаланса.
Симптомы у мужчин
У мужчин цирроз печени часто сопровождается серьезными гормональными сбоями. Поскольку поврежденная печень не может полноценно инактивировать женские половые гормоны (эстрогены), их уровень в мужском организме начинает расти. Это может стать причиной следующих симптомов:
- гинекомастия — увеличение грудных желез;
- перераспределение подкожно-жировой клетчатки по женскому типу, поредение волос на лице, груди и в подмышечных впадинах;
- атрофия яичек, снижение либидо и ухудшение эрекции.
Симптомы у женщин
У женщин эндокринные нарушения проявляются иначе, чем у мужчин, но также связаны с неспособностью печени метаболизировать гормоны. Вот, с какими симптомами может столкнуться женщина:
- нарушение менструального цикла, вплоть до полного прекращения менструаций (аменорея) в детородном возрасте;
- маточные кровотечения, возникающие из-за снижения синтеза факторов свертывания крови (за которые отвечает печеночный метаболизм);
- проблемы с кожей (помимо желтухи), выраженная сухость и ломкость ногтей.
Симптомы при осложнениях цирроза
Когда патология переходит в стадию декомпенсации, начинают развиваться тяжелые осложнения, каждое из которых отличается набором различных симптомов:
- Асцит. Это патологическое скопление жидкости в брюшной полости. Из-за этого живот значительно увеличивается в размерах. Возникает асцит из-за портальной гипертензии — повышения давления в воротной вене (из-за чего жидкость пропотевает в полость). На фоне асцита и портальной гипертензии также может развиться острая почечная недостаточность (гепаторенальный синдром). Кроме того, в асцитической жидкости могут размножаться бактерии, что приводит к спонтанному бактериальному перитониту.
- Геморрагический синдром. Из-за дефицита белков свертывания у пациента возникают спонтанные носовые кровотечения, кровоточивость десен и синяки на теле даже от легких прикосновений.
- Варикозное расширение вен. В этом смысле наиболее опасными считаются вены пищевода. Если они разрываются, возникает кровавая рвота, что требует немедленной медицинской помощи.
- Печеночная энцефалопатия. Токсические вещества, которые не отфильтровала печень, поражают мозг. На этом фоне появляется спутанность сознания, тремор рук и изменение личности.
Особенности цирроза печени у детей
У детей цирроз печени встречается редко. Чаще всего он имеет врожденную или генетическую природу. Как правило, он сопровождается следующими симптомами:
- Задержка развития. Ребенок плохо набирает вес, отстает в росте и физическом развитии.
- Увеличение органов. При пальпации обнаруживаются значительно увеличенная печень и селезенка (гепатоспленомегалия).
- Рахитоподобные изменения. Из-за нарушения всасывания витаминов и минералов могут деформироваться кости.
- Ранняя портальная гипертензия. У детей на фоне заболевания также развивается портальная гипертензия. Часто осложнения в виде асцита у детей развиваются быстрее, чем у взрослых.
Течение заболевания
Цирроз печени характеризуется длительным и прогрессирующим развитием. Скорость, с которой прогрессирует заболевание, зависит от этиологии (например, алкогольный фактор или вирусный гепатит), а также от своевременности начала лечения. В клинической практике течение цирроза печени принято разделять на несколько последовательных периодов.
Латентный период
На начальном этапе болезнь протекает практически бессимптомно. Печень обладает значительными компенсаторными резервами, поэтому оставшаяся здоровая ткань берет на себя функции разрушенных гепатоцитов.
В этот период пациент может не предъявлять жалоб, кроме общей слабости. Однако в паренхиме уже активно идет фиброз — формирование соединительнотканных перегородок, которые начинают нарушать архитектонику органа.
Период клинических проявлений
По мере того как в печени формируется очередной регенераторный узел, давление на сосуды возрастает. На этом этапе начинает развиваться портальная гипертензия — повышение давления в воротной вене.
Кровь начинает искать обходные пути, что ведет к расширению вен пищевода и желудка. На этой стадии цирроз становится очевидным — у пациента проявляется желтуха, возникают выраженные боли в правом подреберье, а печеночный метаболизм замедляется, вызывая интоксикацию организма.
Период декомпенсации
Это критическая фаза, при которой компенсаторные возможности организма исчерпаны. В этот период возникают тяжелые осложнение, такие как асцит (скопление свободной жидкости в животе, главным образом возникающее в силу портальной гипертензии) и печеночная недостаточность. Кровь перестает полноценно очищаться от токсинов, что приводит к поражению головного мозга (энцефалопатии).
Примечательно, что характер течения заболевания может быть как относительно стабильным, так и быстро прогрессирующим.
Виды цирроза печени
В гепатологии используется несколько классификаций цирроза печени, в частности, по происхождению (этиологии) и морфологическим признакам.
Этиологическая классификация
Причина, по которой развивается болезнь, во многом определяет прогноз и выбор препаратов. Основные формы включают:
- Вирусный цирроз. Развивается вследствие хронических вирусных гепатитов B, C, D. Вирусный агент вызывает постоянное воспаление, на фоне которого здоровая ткань замещается рубцовой.
- Алкогольный цирроз. Возникает при длительном (более 10–15 лет) систематическом употреблении спиртных напитков. Алкоголь напрямую разрушает гепатоциты.
- Лекарственный (токсический) цирроз. Следствие длительного воздействия медикаментов или промышленных ядов.
- Билиарный цирроз. Первичная форма такого цирроза связана с аутоиммунным разрушением желчных протоков, вторичная — с длительным нарушением оттока желчи (например, из-за камней или опухолей).
- Обменный (метаболический) цирроз. Следствие генетических нарушений (болезнь Вильсона-Коновалова, гемохроматоз) или неалкогольной жировой болезни печени на фоне ожирения.
- Циркуляторный (застойный) цирроз. Развивается, когда хроническая сердечная недостаточность приводит к застою крови в печеночных венах.
- Криптогенный цирроз. Диагноз ставится, когда после тщательной диагностики причина заболевания остается невыясненной (составляет около 10–15% случаев).
Морфологическая классификация
Морфологическая форма определяется на основании размера и структуры узлов, которые образуются в процессе рубцевания печени. По этому признаку выделяют следующие виды цирроза:
- Микронодулярный (мелкоузловой) цирроз. Характеризуется наличием мелких узлов в печени диаметром от 1 до 3 мм. Соединительнотканные перегородки узкие и равномерные. Часто такая форма встречается при алкогольном поражении.
- Макронодулярный (крупноузловой) цирроз. Узлы в печени имеют разный размер, их диаметр может превышать 3 мм, достигая иногда нескольких сантиметров. Между ними пролегают широкие тяжи, которые образует соединительная ткань. Такая форма заболевания характерна для вирусных гепатитов.
- Смешанный цирроз. В структуре печени одновременно присутствуют и мелкие, и крупные узлы в примерно равной пропорции.
- Септальный цирроз печени. Данная форма заболевания проявляется образованием тонких соединительнотканных перегородок (септ), которые рассекают дольки печени, не формируя при этом выраженных узлов.
Стадии развития цирроза печени
Определение стадии заболевания является крайне важным этапом диагностики, так как именно от этого зависит тактика лечения пациента и прогноз выживаемости. В современной гепатологии для оценки тяжести состояния и степени выраженности осложнений используется классификация по Чайлд-Пью. Она суммирует клинические и лабораторные показатели, переводя их в цифровой эквивалент (балл).
Классификация учитывает пять основных параметров:
- наличие и выраженность асцита;
- степень печеночной энцефалопатии;
- уровень билирубина;
- уровень альбумина;
- протромбиновый индекс (показатель свертываемости, которую имеет кровь).
На основе суммы баллов заболевание делят на три класса:
- Класс А (компенсированный цирроз). Сумма баллов составляет 5–6. На этом этапе печень еще способна выполнять свои основные функции. Пациент может не ощущать специфических симптомов, а лечение в этот период наиболее эффективно. Риск летального исхода в течение года минимален, а пятилетняя выживаемость достигает 85–90%.
- Класс B (субкомпенсированный цирроз). Сумма баллов — 7–9. Это переходная стадия, когда функциональные резервы печени начинают истощаться. Появляются первые признаки декомпенсации, такие как умеренный асцит, который еще поддается медикаментозному контролю. Лечение требует более агрессивных методов и постоянного мониторинга.
- Класс C (декомпенсированный цирроз). Сумма баллов от 10 до 15. Это терминальная стадия, при которой развиваются тяжелые осложнения. В частности, это гепаторенальный синдром — острое поражение почек на фоне тяжелого цирроза, портальной гипертензии и асцита. Организм страдает от глубокой интоксикации, а печеночный метаболизм практически прекращается. Прогноз для таких пациентов тяжелый, и зачастую единственным выходом остается пересадка печени.
Правильная постановка стадии позволяет врачу не только прогнозировать развитие событий, но и своевременно включить пациента в лист ожидания на пересадку печени, если консервативное лечение перестает приносить результат. Для этих целей, например, также используется шкала MELD, где расчетный балл помогает определить приоритетность пациента в листе ожидания на трансплантацию печени.
Звоните
Наши специалисты проконсультируют Вас!
Диагностика
Своевременная диагностика — ключевой фактор, определяющий успех лечения и выживаемость пациента. Поскольку заболевание часто протекает скрыто, обследование должно быть комплексным, сочетающим лабораторные тесты, инструментальные методы и, в ряде случаев, инвазивные процедуры. Главная задача специалиста — не только подтвердить цирроз, но и определить, какая стадия процесса наблюдается у больного в данный момент.
Клинический осмотр
На первом этапе врач оценивает характерные внешние признаки у пациента. В частности, это расширенная венозная сеть на передней брюшной стенке, желтушность склер и кожи. При физикальном исследовании обнаруживается плотная, бугристая печень, край которой выходит из-под реберной дуги. При портальной гипертензии возможно увеличение селезенки (спленомегалия).
Лабораторные исследования
Лабораторная диагностика позволяет оценить функциональный резерв печени. Основные показатели включают:
- Биохимический анализ крови. Исследуют уровни билирубина, альбумина, АЛТ, АСТ и щелочной фосфатазы. Снижение уровня белка и рост ферментов прямо указывают на то, что печень разрушается.
- Коагулограмма (оценка свертываемости). Поскольку печень синтезирует факторы свертывания, их дефицит является маркером тяжести состояния.
- Общий анализ крови. Позволяет выявить анемию и снижение уровня тромбоцитов, что часто сопровождает синдром гиперспленизма (увеличения селезенки).
Интегральная оценка этих показателей позволяет рассчитать итоговый балл по шкале Чайлд-Пью, а также количество баллов по шкале MELD (если нужно определить приоритетность пациента в листе ожидания на трансплантацию).
Инструментальные методы
Визуализация органов брюшной полости необходима для оценки макроскопических изменений и выявления осложнений. Пациенту могут назначить:
- УЗИ органов брюшной полости. Это первичный метод, позволяющий увидеть узлы-регенераты, оценить размеры долей и диаметр воротной вены. УЗИ также помогает обнаружить асцит, когда свободная жидкость присутствует еще в малых количествах.
- Эластометрия (фиброскан) печени. Современная неинвазивная методика, измеряющая плотность печени. Она позволяет определить, насколько выражен фиброз.
- Компьютерная и магнитно-резонансная томография (КТ и МРТ). Применяются для уточнения структуры узлов и исключения злокачественного перерождения (гепатоцеллюлярной карциномы). МРТ детально показывает, как выглядит печень и окружающие ее сосуды.
- Эзофагогастродуоденоскопия (ЭГДС). Критически важное исследование для осмотра вен пищевода.
Биопсия печени
Золотым стандартом остается пункционная биопсия печени. Гистологическое исследование фрагмента ткани позволяет окончательно подтвердить цирроз печени, определить его морфологическую форму и стадию процесса. Это исследование необходимо, если причина заболевания остается неясной или требуется дифференциальная диагностика с опухолевыми процессами.
Правильно проведенная диагностика дает возможность врачу своевременно назначить терапию и предупредить осложнения.
Лечение цирроза печени
Современное лечение цирроза печени носит комплексный характер, включая:
- диетотерапию;
- этиотропная терапия (направленное на причину заболевания);
- патогенетическое лечение (направленное на купирование осложнений).
Диета при циррозе
Диета должна быть высококалорийной (до 40 ккал/кг в день) с содержанием белка из расчета 1,5 г на 1 кг массы тела. При развитии асцита назначают рацион с низким употреблением соли.
В качестве нутритивной поддержки рекомендуется энтеральное питание специальными смесями, обогащенными пищевыми волокнами.
Этиотропная терапия
Данный вид лечения направлен на устранение факторов, вызывающих болезнь:
- вирусный гепатит — применяется противовирусная терапия;
- алкогольный фактор — полное исключение алкоголя;
- лекарственное поражение — ограничение приема некоторых препаратов;
- гемохроматоз — отменяются препараты железа.
Патогенетическая терапия
Лечение проводится с учетом механизмов развития цирроза и наличия хронических заболеваний:
- Алкогольный цирроз. Для восполнения дефицита витаминов группы B назначают тиамин, пиридоксин и фолиевую кислоту. Для восстановления мембран клеток печени используют эссенциальные фосфолипиды.
- Холестаз. При нехватке жирорастворимых витаминов внутривенно вводят препараты витаминов A, D, Е и К. Для купирования застоя желчи используют препараты урсодезоксихолевой кислоты (УДХК).
- Аутоиммунный гепатит (АИГ). Применяется преднизолон (стероидный противовоспалительный препарат) или его комбинация с азатиоприном. Ориентировочный курс терапии составляет 22 месяца и завершается контрольной биопсией.
- Билиарные формы цирроза. При первичном билиарном циррозе сочетают УДХК с глюкокортикоидными препаратами. При склерозирующем холангите возможно проведение эндоскопической баллонной дилатации протоков.
- Болезнь Вильсона-Коновалова. Необходим пожизненный прием хелатирующих соединений или препаратов цинка на фоне ограничения меди в рационе.
Лечение сосудистых нарушений
Если диагностирован портальный застой по типу синдрома Бадда-Киари, применяют неселективные бета-блокаторы и мочегонные препараты. Для профилактики тромбозов показан гепарин или варфарин. В случае эмболии проводят тромболизис стрептокиназой.
Симптоматическое и хирургическое лечение
При декомпенсации, когда развивается стойкий кожный зуд, используют энтеросорбенты, холестирамин и плазмаферез. При осложнениях, таких как спонтанный бактериальный перитонит, назначают антибиотики.
Если консервативная терапия неэффективна, а печеночный резерв истощен, принимается решение о пересадке печени. Для замедления прогрессирования процесса могут использоваться антифибротические средства (колхицин, интерферон).
Прогноз и профилактика
Цирроз печени — это необратимое заболевание, однако своевременная диагностика и адекватное лечение позволяют значительно замедлить темпы разрушения печени и развития фиброза.
Исход заболевания определяется стадией, на которой выявлен цирроз, и наличием осложнений:
- класс А (компенсированный цирроз) — прогноз относительно благоприятный, пятилетняя выживаемость составляет около 85–90%;
- класс B (субкомпенсированная форма цирроза) — выживаемость снижается, требуется активная поддерживающая терапия;
- класс C (декомпенсированная форма) — прогноз тяжелый, средняя продолжительность жизни без трансплантации составляет от 1 до 3 лет.
Основные причины летального исхода — кровотечение, которое дает расширенная вена пищевода, недостаточность печени и присоединение вторичных инфекций.
Меры профилактики
Профилактика направлена на устранение факторов риска и предотвращение прогрессирования уже имеющегося фиброза:
- Отказ от алкоголя. Это единственное условие, при котором алкогольный цирроз может стабилизироваться.
- Вакцинация и гигиена. Защита от вирусных гепатитов (вакцинация против гепатита B) предотвращает инфекционную причину болезни.
- Контроль веса и питания. Профилактика неалкогольной жировой болезни печени снижает риск метаболического цирроза.
- Осторожность с лекарствами. Исключение бесконтрольного приема препаратов, обладающих гепатотоксическим действием.
- Диспансерное наблюдение. Если у пациента выявлен хронический гепатит, регулярная диагностика и прием препаратов позволяют не допустить трансформацию в цирроз печени.
При строгом соблюдении рекомендаций и исключении неблагоприятных факторов развитие болезни можно остановить на долгие годы, сох
Процедуры для болезни "Цирроз печени"
Введите ваши данные. Наши специалисты свяжутся с вами и бесплатно проконсультируют по волнующим вас вопросам.



