Остроконечные кондиломы
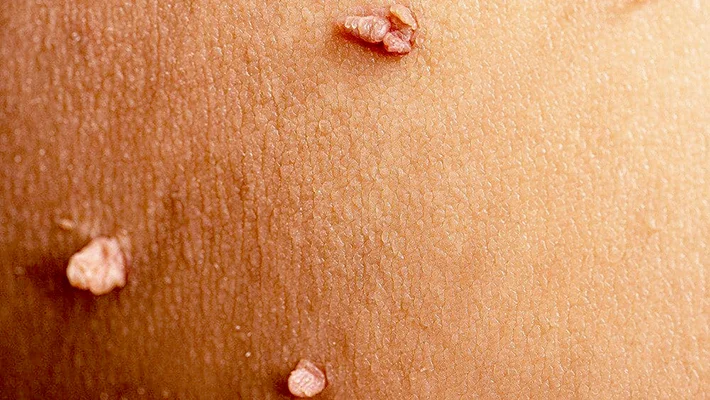
Остроконечные кондиломы — образования на коже, которые появляются при инфицировании разными типами вирусов папилломы человека (ВПЧ). Поскольку такие наросты, как правило, появляются в аногенитальной области, то их также принято называть генитальными бородавками. Они имеют вид небольших наростов, которые могут варьироваться по размеру и форме. Чаще всего имеют вид сосочковых образований.
Данное заболевание распространено как среди мужчин, так и женщин. Поскольку вирус папилломы человека передается при половых контактах, то риск заражения значительно возрастает при наличии нескольких партнеров и при отсутствии использования барьерных методов контрацепции.
Примечательно, что остроконечные кондиломы доставляют человеку не только психологический дискомфорт. Они могут травмироваться при сексуальном контакте или расчесываниях, что вызывает боль. Кроме того, такие бородавки могут располагаться внутри мочеиспускательного канала, из-за чего возникают затруднения при мочеиспускании.
Причины
Причина появления остроконечных кондилом — вирус папилломы человека. Отметим, что ВПЧ является одной из самых распространенных инфекций, который передаются половым путем. В настоящее время идентифицировано свыше 600 типов ВПЧ. Некоторые штаммы являются высокоонкогенными. Например, ВПЧ 16 и 18 типов могут вызывать рак шейки матки (поэтому во время диагностики важно определение ДНК вируса папилломы человека в прогностических целях). Остроконечные кондиломы чаще всего вызываются низкоонкогенными штаммами ВПЧ (типы 6 и 11).
Как правило, ВПЧ проникает в организм через микроповреждения кожи и слизистых оболочек. После того как ВПЧ проникает внутрь клетки, высвобождается вирусный геном. Затем, используя ресурсы инфицированной эпителиальной клетки ДНК вируса начинает размножаться. После этого происходит сборка новых вирусов папилломы человека, которые затем инфицируют другие клетки.
Интеграция ДНК вируса папилломы человека в геном эпителиальной клетки приводит к нарушению работы клеточных механизмов, которые контролируют рост и деление. Вирусные белки подавляют действие клеточных белков, ответственных за подавление опухолевого роста. Это вызывает ускоренное деление эпителиальных клеток, что и приводит к появлению разрастаний.
Среди факторов, способствующих появлению генитальных бородавок, можно выделить следующие:
- Незащищенные половые контакты. Наличие нескольких партнеров, а также отсутствие барьерных средств контрацепции (презервативов) существенно увеличивают риск передачи инфекции. Помните, что коварство ВПЧ в том, что долгое время эта инфекция никак не проявляется. При этом человек может быть носителем инфекции и заражать партнеров.
- Ослабленный иммунитет. Снижение защитных механизмов приводит к активизации вируса. Среди факторов, отрицательно влияющих на иммунитет — ВИЧ-инфекция, хронические заболевания (например, сахарный диабет), прием иммунодепрессантов, стрессы, расстройства сна и другие.
- Другие венерические инфекции, передающиеся половым путем. Наличие других венерических инфекций (например, сифилиса, хламидиоза, герпесвируса) увеличивают вероятность инфицирования ВПЧ. Указанные типы возбудителей повреждают слизистые оболочки, что делает их более восприимчивыми к новым инфекциям, включая ВПЧ.
- Нарушение целостности кожи и слизистых. Механические повреждения (например, трещины или язвы в области гениталий или ануса) увеличивают вероятность проникновения ВПЧ в организм. Аногенитальная область травмируется при сексуальных контактах, а также ношении неудобного белья.
Некоторые исследования показывают, что на восприимчивость к ВПЧ влияют и генетические факторы. В частности, речь идет о генах, ответственных за иммунный ответ, а также синтез белков, взаимодействующих с вирусными частицами при инфицировании. Изменения в работе этих генов могут увеличивать восприимчивость к вирусу.
Классификация
Существует несколько типов кондилом, в зависимости от конкретного параметра. По расположению они бывают:
- генитальными — располагаются на пенисе (у мужчин), в области вульвы (у женщин);
- анальными — появляются в области вокруг ануса, а также в начальном отделе прямой кишки.
Кондиломы также бывают следующих типов:
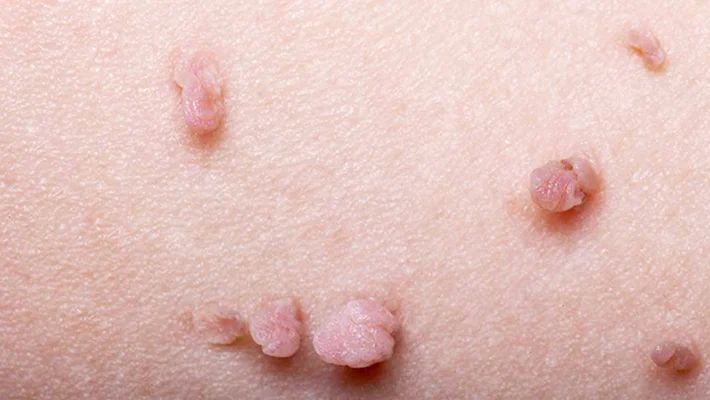
- Папулезные. Представляют собой небольшие гладкие папулы диаметром до нескольких миллиметров. Они чаще всего имеют розовый или красноватый оттенок и появляются на слизистых оболочках гениталий и ануса. Отдельной разновидностью папул считается бовеноидный папулез и болезнь Боуэна. Проявляются такие патологии в виде пятен красно-бурого или оранжево-бурого цветов.
- Плоские. Плоские бородавки более гладкие и практически не выступают над поверхностью кожи или слизистой оболочки. Чаще всего они локализуются на шейке матки и в аноректальной области.
- Внутриэпителиальные неоплазии. Данная форма характеризуется поражением эпителиальных слоев кожи или слизистых оболочек. Визуально такие образования могут быть слабо заметны. Внутриэпителиальные кондиломы выявляются при кольпоскопии или других специфических методах исследования.
- Гигантская кондилома Бушке-Левенштейна. Это редкая и наиболее тяжелая форма остроконечных кондилом. Это крупные, быстрорастущие образования, которые могут поражать большие участки кожи и слизистых оболочек. Гигантские кондиломы склонны к инвазивному росту. Например, они могут прорастать внутрь половых органов, нарушая их функции. В очень редких случаях гигантские кондиломы Бушке-Левенштейна перерождаются в злокачественную опухоль.
Определение разновидности и стадии развития бородавки — важная диагностическая задача. От этого во многом зависит выбор тактики терапии.
Симптомы
Остроконечные кондиломы представляют собой небольшие наросты на коже или слизистых оболочках аногенитальной зоны. Эти наросты могут быть одиночными или множественными, напоминая маленькие сосочки или цветную капусту. Они могут различаться по цвету: от телесного до розового или слегка красноватого оттенка. В большинстве случаев их размер составляет несколько миллиметров. Однако встречаются и образования больших размеров.
У женщин остроконечные кондиломы чаще всего появляются на половых губах, во влагалище и в области ануса. У мужчин они могут возникать на головке или стволе пениса, крайней плоти, мошонке, а также в области ануса. В редких случаях бородавки поражают уретру (мочеиспускательный канал).
Другими симптомами могут быть:
- Раздражение и зуд. Эти ощущения могут быть связаны с механическим трением об одежду или с накоплением секрета (выделений) на поверхности наростов. Особенно сильно зуд может проявляться при расположении бородавок в области ануса или влагалища.
- Боль. Небольшие кондиломы, как правило, не вызывают боли, однако по мере их роста и увеличения количества они могут становиться болезненными. Боль возникает, когда они повреждаются или воспаляются. Болезненные ощущения нередко возникают во время полового акта, дефекации или мочеиспускания, особенно если образования расположены в уретре или аноректальной области.
- Кровотечение. При трении и травмах кондиломы могут кровоточить. При этом следует отметить, что постоянные травмы увеличивают риск вторичных инфекций, что только усугубляет симптоматику.
- Неприятный запах. На крупных или множественных кондиломах могут появляться выделения с неприятным запахом. При присоединении инфекции возможно и нагноение.
Генитальные бородавки — это и серьезный психологический дискомфорт. Некоторые пациенты избегают сексуальных контактов из-за страха передачи инфекции партнеру или из-за собственного неудовлетворения внешним видом пораженных участков тела.
Осложнения
Кондиломы могут приводить к ряду осложнений, среди которых:
- Вторичные инфекции, воспаление и нагноение. Если кондиломы подвержены постоянному травмированию или воспалению, они могут стать входными воротами для бактерий и вирусов, вызывая вторичные инфекции. Покраснение, нагноение и усиление боли в пораженных участках — признаки инфицирования.
- Злокачественное перерождение. Хотя типы ВПЧ, вызывающие остроконечные кондиломы, считаются низкоонкогенными, длительное присутствие ВПЧ в организме может способствовать развитию рака в аногенитальной области. У женщин это может привести к раку шейки матки, вульвы или влагалища, а у мужчин — к раку пениса или ануса.
- Рецидивы заболевания. Даже после успешного удаления остроконечных кондилом существует риск их рецидива. Это связано с тем, что ВПЧ может оставаться в организме в латентном состоянии и вновь активироваться при ослаблении иммунной системы. Рецидивы могут происходить через несколько месяцев или лет после удаления образований.
- Стриктуры мочеиспускательного канала. Это довольно редкое осложнение, которое может развиться при расположении кондилом внутри мочеиспускательного канала. Стриктура — это сужение канала, которое приводит к затруднению мочеиспускания.
- Расстройство интимной сферы. Появление наростов в интимной зоне отрицательно сказываются на психологическом состоянии. У некоторых людей чувство стыда и страх заразить партнера. Кроме того, может появиться и болезненность при сексуальных контактах. Все вместе это способствует снижению либидо и появлению проблем в отношениях между партнерами.
Звоните
Наши специалисты проконсультируют Вас!
Диагностика
При появлении кондилом в аногенитальной области следует обратиться к врачу-дерматовенерологу, гинекологу или урологу. Диагностика генитальных бородавок предусматривает проведение следующих исследований:
- Клинический осмотр. Врач внимательно осматривает наросты в области гениталий, анальной зоны и промежности.
- Инструментальная диагностика. Ее проводят, если имеются подозрения на наличие образований в мочеиспускательном канале, шейке матки или в прямой кишке. Это уретроскопия, кольпоскопия или аноскопия соответственно. В некоторых случаях также проводится ультразвуковое исследование (УЗИ), рентгенография и другие методы диагностики.
- Цитологические и гистологические исследования. Цитологическое исследование проводится для определения изменений эпителиальных клеток, вызванных ВПЧ. Гистологическое исследование (анализ тканей кондилом под микроскопом) проводится с целью исключения злокачественных новообразований.
- Определение ДНК вируса и серологические тесты. Для идентификации патогена проводится полимеразная цепная реакция (ПЦР), с помощью которой возможно определение ДНК вируса. ПЦР — высокочувствительный метод исследования. Определение ДНК возможно даже при очень небольшом количестве вирусных частиц. В сложных диагностических случаях, помимо определения ДНК патогена, также проводят и серологические тесты — выявление антител к ВПЧ в крови.
После проведения диагностики, определения ДНК и типа вируса папилломы человека (что важно с прогностической точки зрения относительно возможного злокачественного перерождения) врач составляет схему лечения.
Лечение
Лечение кондилом должно быть комплексным. Помимо хирургического удаления образований, также проводится и медикаментозная терапия для укрепления иммунитета, а также изменение образа жизни (для минимизации повторного инфицирования). Рассмотрим различные варианты лечения подробнее.
Хирургическое лечение
Хирургия — основной метод лечения, который избавляет пациента и от психологического дискомфорта, связанного с эстетическим дефектом. В зависимости от размеров, формы и расположения кондилом, применяются различные методы хирургического удаления, среди которых:
- Криодеструкция. Это распространенный метод удаления небольших бородавок. Суть метода состоит в замораживании наростов жидким азотом. Это приводит к отмиранию тканей, после чего деградированное образование отпадает. При этом не затрагиваются здоровые ткани.
- Лазерная вапоризация. Данная методика предусматривает выпаривание образований высокоэнергетическим лазерным лучом. При этом отмирают не только ткани кондиломы, но и находящиеся в ней вирусы папилломы человека.
- Электрокоагуляция. Этот тип лечения предусматривает прижигание патологических образований высокочастотным током. При подаче тока к тканям происходит денатурация белка, из-за чего клетки гибнут.
- Радиоволновая терапия. Это сравнительно новый метод удаления новообразований с помощью сфокусированных радиоволн.
- Хирургическое иссечение. К традиционной хирургии при данной патологии прибегают редко. Главным образом, это связано с кровопотерями, а также появлением рубцов. Одним из преимуществ хирургического удаления является возможность дальнейшего исследования удаленного материала. Это особенно актуально, когда имеются даже небольшие подозрения на злокачественное перерождение образования.
Вышеуказанные операции небольшие, и после их проведения пациент может отправляться домой. Однако, несмотря на отсутствие необходимости в госпитализации, после такого лечения нужно придерживаться рекомендаций врача, а именно:
- соблюдать гигиену;
- вытирать промежность и половые органы одноразовыми бумажными полотенцами;
- использовать прокладки, если в зоне оперативного вмешательства появляются сукровичные выделения (это вариант нормы после операции).
Цитотоксические и химические методы удаления
Для удаления генитальных бородавок могут использоваться цитотоксические препараты (вызывают гибель эпителиальных клеток) или растворы кислот. Их применяют местно, что приводит к локальной деструкции новообразований. Как правило, такой тип лечения применяют при небольших единичных бородавках.
Лекарственное лечение
Для повышения иммунного статуса и борьбы с вирусной инфекции применяются препараты с интерфероном, а также противовирусные средства. Как правило, пациенту назначают такие лекарства в таблетированной форме, в виде инъекций или суппозиториев.
Профилактика генитальных бородавок
При своевременной диагностике и лечении прогноз при остроконечных кондиломах благоприятный. После комплексной терапии симптомы, как правило, исчезают. Однако пациенту стоит помнить о том, что болезнь может рецидивировать. Поэтому впредь важно придерживаться рекомендаций по профилактике:
- нормализация сексуальной жизни (желательно наличие одного проверенного партнера);
- использование барьерной контрацепции;
- регулярные медицинские осмотра у врача-гинеколога (для женщин) и уролога (для мужчин).
Существует и специфическая профилактика против некоторых типов ВПЧ. Это вакцинация поливалентной вакциной против ВПЧ 6, 11, 16 и 18 типов (типы 6 и 11 являются наиболее частыми причинами кондилом, а 16 и 18 типы — рака шейки матки). Такую вакцинацию нужно проводить до начала половой жизни. В некоторых странах такая вакцина включена в календарь обязательных прививок. В России данная процедура пока считается добровольной.
Для поддержания иммунной защиты важно соблюдать принципы здорового образа жизни:
- правильно питаться;
- быть активным (минимум 150 минут интенсивных физических нагрузок в неделю);
- избегать стрессов;
- отказаться от вредных привычек (курения и злоупотребления алкогольными напитками.
Важно! Если вы обнаружили у себя подозрительные наросты, то обязательно сообщите об этом своим партнерам. Своевременное информирование — еще одна важная профилактическая мера.
Процедуры для болезни "Остроконечные кондиломы"
Введите ваши данные. Наши специалисты свяжутся с вами и бесплатно проконсультируют по волнующим вас вопросам.



