Инсулинома
Инсулинома — это нейроэндокринная опухоль, которая развивается из бета-клеток поджелудочной железы. Это гормонально активное новообразование, которое продуцирует инсулин. Из-за передозировки инсулина в организме больного развивается ряд нарушений, прежде всего — гипогликемия (пониженный уровень сахара в крови, может проявляться приступами гипогликемии), а также ожирение.
Поджелудочная железа — эндокринный орган, расположенный за желудком. Ее выводные протоки открываются в кишечник, куда попадают различные пищеварительные ферменты, которые вырабатываются в железе. В эндокринной части железы располагаются специальные группы клеток (бета-клетки) — островки Лангерганса, в которых производится гормон инсулин, попадающий сразу в кровеносное русло.
Инсулин — гормон, отвечающий за регуляцию обмена глюкозы в организме. Примечательно, что это единственный гормон, который понижает глюкозу в крови. Животные и человек миллионы лет развивались в условиях нехватки питательных веществ, поэтому гормональная система главным образом направлена на удержание сахаров в крови (кроме инсулина). Гормон связывается с рецептором инсулина на поверхности клеток, что позволяет последним питаться глюкозой. Активируется работа специальных белков-переносчиков глюкозы, благодаря чему глюкоза из крови активно переносится внутрь клеток, где в конечном счете преобразуется в энергию. Однако при чрезмерном количестве гормона может развиться гипогликемия.
Таким образом, любые нарушения в работе поджелудочной железы оказывают серьезное влияние на метаболизм, и инсулинома не является исключением. Это довольно редкое заболевание. Встречается оно с частотой 1–3 случая на 1 млн человек. Пик заболеваемости приходится на возрастную категорию 45–55 лет. согласно эпидемиологическим данным, у женщин опухоль возникает чаще, чем у мужчин.
В подавляющем большинстве случаев (около 90%) инсулинома является доброкачественной. Примерно в 10–12% случаев опухоль становится злокачественной и может давать метастазы в близлежащие и отдаленные органы.
Причины развития инсулином
Причины развития инсулином пока не установлены. Медицинские наблюдения позволили выделить ряд факторов, которые могут способствовать развитию данной патологии. Рассмотрим их подробнее:
- Множественная эндокринная неоплазия первого типа (MEN1). В некоторых случаях инсулиномы возникают как часть наследственного синдрома множественной эндокринной неоплазии типа 1 (МЭН-1). Данное состояние характеризуется мутацией в гене MEN1, что приводит к нарушению функции белка менина, который участвует в регуляции клеточного роста. МЭН-1 передается по аутосомно-доминантному типу, что означает, что у потомков носителя мутации существует высокий риск развития инсулином и других эндокринных опухолей.
- Синдром фон Хиппеля-Линдау (VHL). Этот генетический синдром связан с мутацией в гене VHL и характеризуется развитием различных опухолей и кист в организме. Пациенты с данным синдромом подвержены риску развития опухолей поджелудочной железы, в том числе и инсулином.
- Сахарный диабет 2 типа. У больных с сахарным диабетом 2 типа повышен инсулин в крови (гиперинсулинемия). Это состояние может способствовать гиперплазии бета-клеток железы, создавая условия для возникновения инсулином. Однако стоит отметить, что связь между диабетом и инсулиномой еще требует дальнейшего изучения. Гиперплазия также может развиться при частых эпизодах передозировки инсулином при сахарном диабете 1-го типа.
- Хронический панкреатит. Длительное воспаление железы может привести к структурным изменениям в железистых тканях, что создает риск развития опухолевых процессов, включая инсулиному. Постоянное воспаление и регенерация клеток могут способствовать появлению мутаций, что увеличивает риск опухолей.
Среди неблагоприятных факторов развития инсулином также рассматриваются курение и злоупотребление алкогольными напитками. Ряд исследований показывает, что среди людей с вредными привычками вероятность появления таких опухолей несколько выше.
Классификация заболевания
Инсулиному классифицируют в зависимости от степени дифференциации клеток. По этому параметру выделяют три степени новообразования:
- Первая степень. Эти опухоли состоят из клеток, которые сохраняют многие черты нормальных железистых клеток. Они имеют низкий индекс пролиферации и склонны к медленному росту. Большинство доброкачественных инсулином относится к этой категории. Прогноз при таких опухолях обычно благоприятный, вероятность метастазирования минимальна.
- Вторая степень. Это умеренно дифференцированные инсулиномы. Эти опухоли имеют более высокую степень клеточной атипии и пролиферации по сравнению с высокодифференцированными опухолями. Клетки считаются умеренно агрессивными — повышен риск злокачественной трансформации, по сравнению с опухолями первой степени.
- Третья степень. Низкодифференцированные опухоли состоят из клеток, которые значительно отличаются от нормальных клеток поджелудочной железы. Эти опухоли характеризуются быстрым ростом, высокой степенью пролиферации и агрессивным поведением. Они чаще бывают злокачественными и имеют повышенный риск метастазирования.
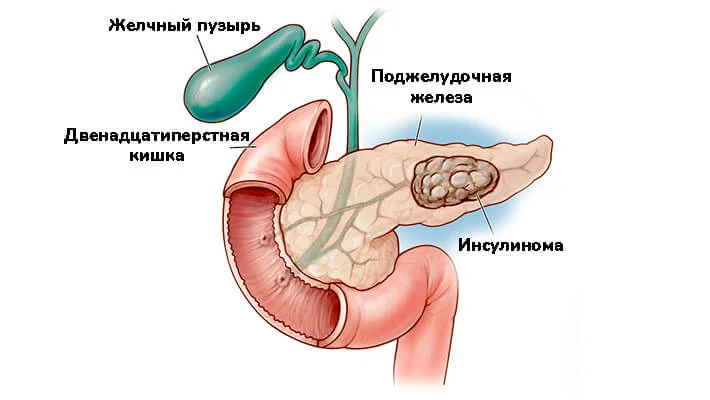
В некоторых источниках также определяют четвертую степень — недифференцированные опухоли. Это наиболее агрессивные злокачественные инсулиномы, клетки которых быстро размножаются и дают метастазы.
Инсулиномы также классифицируют по гистологическому строению. По этому показателю они бывают:
- Солидные. Такой тип опухоли состоит из скоплений клеток, образующих плотные узлы. Солидные новообразования могут быть доброкачественными и злокачественными.
- Альвеолярные. В данном случае опухолевые клетки группируются в виде альвеол. Альвеолярное состояние также может встречаться у доброкачественных и злокачественных опухолей.
- Трабекулярные. Трабекулярный тип характеризуется тем, что клетки опухоли выстраиваются в виде трабекул — тонких пластин, образующих сетчатую структуру. Это может свидетельствовать о более сложной организации опухоли и иногда ассоциируется с более агрессивным состоянием.
- Аденомоподобные. Этот тип опухоли напоминает аденому — доброкачественную железистую опухоль. В аденомоподобной инсулиноме клетки формируют структуры, напоминающие железы или трубочки.
- Смешанные. Смешанные новообразования характеризуются сочетанием нескольких гистологических типов, таких как солидные, альвеолярные и трабекулярные структуры.
Определение вида опухоли, ее состояния, а также природы (доброкачественная/злокачественная) — важный диагностический этап, помогающий врачу выбрать оптимальную схему лечения больного.
Симптомы инсулином
У больных с инсулиномой отмечаются периоды благополучия, которые могут сменяться гипогликемическими приступами. Это острые состояния, при которых уровень сахара в крови падает ниже 2,8–2,5 ммоль/л. В ответ на резкое снижение уровня сахара в организме срабатывают контринсулярные механизмы — резко повышаются концентрации таких гормонов, как норадреналин, глюкагон, кортизол и соматотропин (чтобы компенсировать гипогликемию).
Гипогликемическое состояние (уровень глюкозы ниже 3,9 ммоль/л) сопровождается следующими симптомами:
- Спутанность сознания. При низком уровне глюкозы в крови ухудшается работа мозга. В таком состоянии мозг недополучает энергию, из-за чего у больного возникают спутанность сознания и проблемы с концентрацией внимания.
- Сильная слабость и усталость. Из-за низкого уровня глюкозы быстро нарастает слабость.
- Зрительные расстройства. При гипогликемических состояниях возможны и зрительные расстройства. Чаще всего это двоение в глазах и размытость зрения.
- Головная боль. Некоторые пациенты с инсулиномой испытывают сильные головные боли. Часто этот симптом возникает именно в периоды гипогликемии.
- Повышенный аппетит. Низкий уровень глюкозы — один из триггеров, повышающих аппетит. В таком состоянии пациент часто ощущает голод. Это одна из причин, почему при инсулиноме у больных развивается ожирение.
- Чрезмерное потоотделение. Гипогликемические приступы часто сопровождаются повышенным выделением пота.
- Дрожь. Часто гипогликемия и высокий инсулин вызывают тремор в руках.
- Тахикардия. Учащенное сердцебиение — еще один возможный симптом гипогликемии.
Важно! Гипогликемический приступ — тяжелое состояние, которое может закончиться комой и даже летальным исходом. Важно вовремя ее заметить и принять соответствующие меры (съесть что-то содержащее глюкозу). Приступ также может развиться из-за передозировки инсулина при сахарном диабете 1-го типа.
К ранним симптомам гипогликемии относятся:
- дрожь в руках;
- потливость;
- головокружение;
- нервозность;
- приступы сильного чувства голода;
- тахикардия;
- бледность кожных покровов.
Пациенты с сахарным диабетом (при передозировке инсулином) или инсулиномой знают об этих симптомах, и поэтому сразу же купируют гипогликемию. Если этого не сделать, то нарастает опасность развития гипогликемического приступа, при котором возможно двоение в глазах, нарушение речи, судороги, спутанность сознания и кома.
У больных с инсулиномой при длительной гипогликемии нарушается состояние как центральной, так и периферической нервной системы, что негативно сказывается на периодах относительного благополучия. В промежутках между гипогликемическими приступами наблюдаются временные неврологические симптомы, проблемы со зрением, мышечные боли, ухудшение памяти и когнитивных функций, а также апатия. Даже после удаления опухоли у пациента часто остаются снижение интеллектуальных способностей и признаки энцефалопатии, что ведет к потере профессиональных навыков и изменению социального положения. У мужчин, переживающих частые гипогликемические приступы (или длительное гипогликемическое состояние), может развиваться импотенция.
Еще одним частым симптомом инсулином является ожирение. Главным образом, это связано с увеличенной выработкой инсулина. Этот гормон тормозит процессы расщепления жира, поэтому, когда инсулин высокий, то в организме превалируют процессы, направленные на накопление жировых отложений.
Осложнения
К наиболее частым осложнениям инсулином можно отнести:
- ухудшение памяти, когнитивные нарушения;
- психические расстройства;
- аритмии, сердечные приступы и другие сердечно-сосудистые заболевания;
- эректильная дисфункция, снижение либидо.
Спектр осложнений при инсулиноме разнообразный, поскольку повышенная выработка инсулина приводит к существенному метаболическому сдвигу.
Звоните
Наши специалисты проконсультируют Вас!
Диагностика инсулиномы
Диагностика инсулином включает в себя проведение следующих исследований:
- Опрос и осмотр больного. Врач интересуется симптомами, собирает анамнез, а также проводит внешний осмотр пациента, определяя общее состояние здоровья.
- Анализ крови на уровень глюкозы. Измеряют уровень глюкозы натощак. В норме этот показатель составляет 3,5–5,7 ммоль/л (при более низких показателях повышается риск появления приступов гипогликемии).
- Анализ на инсулин. У больного определяют концентрацию инсулина натощак или в периоды гипогликемии. При инсулиноме концентрация инсулина при гипогликемии непропорционально высокая.
- Тест на С-пептид. С-пептид — это белковый фрагмент, который образуется при расщеплении проинсулина (на инсулин) и используется как маркер для оценки эндогенной выработки инсулина в организме. Повышенные уровни C-пептида при гипогликемии могут указывать на инсулиному.
В некоторых случаях также проводится анализ крови на проинсулин — предшественник инсулина.
Среди инструментальных методов диагностики при подозрении на инсулиному проводятся следующие исследования:
- Ультразвуковое исследование (УЗИ). УЗИ может помочь выявить наличие опухоли, хотя мелкие инсулиномы не всегда видны при этом методе.
- Компьютерная томография (КТ) и магнитно-резонансная томография (МРТ). Эти методы визуализации позволяют детально визуализировать опухоль и определить ее размер.
- Эндоскопическое ультразвуковое исследование. Этот метод предусматривает введение эндоскопа через пищевод к поджелудочной железе.
- Ангиография. В некоторых случаях может быть использована ангиография, которая позволяет визуализировать кровоснабжение опухоли и помочь в ее точной локализации.
- Позитронно-эмиссионная томография (ПЭТ). Проводится с использованием глюкозы, меченной радиоактивными изотопами. ПЭТ помогает оценить метаболическую активность опухоли и может быть полезна при подозрении на злокачественную инсулиному.
Диагностикой, а также подбором оптимальной схемы лечения инсулином занимается врач-эндокринолог, иногда совместно с хирургом и онкологом.
Лечение заболевания
Наиболее эффективный метод лечения инсулином — хирургия. Чаще всего выполняется энуклеация опухоли. Это оперативная методика, при которой больному удаляют только опухоль, не затрагивая здоровых тканей. У 70–80% пациентов после такого вмешательства наступает полное выздоровление: приступы гипогликемии исчезают, продукция инсулина приходит в норму, нормализуется вес и некоторые другие нарушения (если лечение было проведено вовремя, до стадии развития необратимых осложнений). В некоторых случаях возникает необходимость в удалении части железы — панкреатодуоденэктомии.
Важно! Даже после успешного лечения и нормализации состояния здоровья у пациента существует риск рецидива (в том числе и гипогликемических кризов). Поэтому крайне важно регулярно наблюдаться у врача.
Если речь идет о злокачественной инсулиноме, то прогноз зависит от стадии развития опухоли. При локализованной стадии 5-летняя выживаемость больного после лечения составляет более 93%; при региональной стадии — до 77%; при отдаленных метастазах — около 25%. На прогноз заболевания также оказывают влияние общее состояние здоровья, возраст пациента, а также ответ на проводимое лечение.
Консервативное лечение проводят, когда пациент отказывается от операции или при неоперабельных инсулиномах. В таком случае терапия направлена на коррекцию гипогликемического состояния у больного. В первую очередь показано дробное питание — 5–7 приемов пищи в сутки, но небольшими порциями. Рацион питания обогащается как легкими, так и сложными углеводами. Это позволяет больному избежать эпизодов гипогликемии и нормализовать уровень глюкозы в крови. Некоторым пациентам также рекомендуют прием пищи в ночное время, чтобы не допустить гипогликемического приступа во время сна.
В некоторых случаях пациенту назначают препараты, подавляющие выработку инсулина, например, диазоксид. Также могут назначаться синтетические аналоги адреналина, норадреналина, глюкагона и кортикостероидные гормоны. При злокачественных инсулиномах больному назначают химиотерапевтическое лечение.
Профилактика
Профилактических мер в отношении инсулином пока не разработано. Гипогликемические приступы купируются приемом пищи, содержащей глюкозу: конфеты, фруктовые соки с сахаром и другие.
Важно! Больные с инсулиномой и их родственники должны быть информированы о симптомах данного заболевания, чтобы вовремя предотвратить гипогликемический приступ.
Процедуры для болезни "Инсулинома"
Введите ваши данные. Наши специалисты свяжутся с вами и бесплатно проконсультируют по волнующим вас вопросам.


